Tratamiento Moderno de Colectomía Laparoscópica para Lesiones Malignas y Benignas del Colon
Drs. Eduardo Barboza (*) (**)Fernando Calmet (*), César Delgado Sayán (**), José Cabello (**),
Rosario Cantella (*), Victor Ronceros (**), Luis Varela (**), Juan Combe (**), Daniel Cauti (**),
Aurelio Barboza B. (***), Alberto Ramírez Ramos (***), Raúl León Barúa (***), Germán Garrido Klinge (***),
Alejandro Busalleu (***), Benjamín Alhalel (***), Carlos Ramos M. (***), Martín Tagle (***),
Carlos Contardo (****),
Fernando Hurtado de Mendoza (**), José Gálvez (**), Daniel Lee Key Pen (***), Andrés Solidoro (***), Javier Arias Stella (**)
Resumen
Objetivo: Demostrar la seguridad, eficacia, morbilidad, mortalidad y calidad de vida que ofrece la colectomía laparoscópica asistida en el tratamiento de la patología maligna y benigna del colon. Método: Se estudiaron 47 de 60 pacientes entre 25 y 83 años de edad, sometidos a colectomía laparoscópica asistida en el período 1995 - 2005. Los pacientes fueron evaluados clínicamente y con exámenes de Eco-TAC ó resonancia magnética, colonoscopía y/o Rx. de colon, CEA para determinar el diagnóstico y estadiaje en caso de neoplasia. No se incluyeron pacientes con perforación colónica y peritonitis, ni tumores T4, ni mayores de 8 cms. Resultados: Las indicaciones fueron adenocarcinoma 27, diverticulitis crónica l7, adenoma velloso benigno 1, enfermedad de Crohn del íleon terminal con severa estenosis l, poliposis familiar múltiple 1, vólvulo del ciego l. 27 pacientes fueron del sexo femenino y 20 del sexo masculino con edades que fluctuaron entre 25 y 83 años. Las operaciones practicadas fueron colectomía derecha (12), colectomía izquierda (31), colectomía segmentaria (l), colectomía total (l), resección anterior (3). En los casos de neoplasia se completó con linfadenectomía en bloque. El tiempo operatorio osciló entre 5 horas en los casos iniciales y 3 horas en los últimos casos. El sangrado operatorio fue escaso x: 150 cc. (50-300 cc.) No se requirió de transfusiones de sangre. La eliminación de flatos se produjo en las primeras 24-36 horas en los operados del colon derecho y 24-56 horas en las del colon izquierdo. La patología mostró Dukes A, 2 pacientes ( 8%); Dukes B, 10 pacientes (37%); Dukes C, 15 pacientes (55%) en los casos de patología maligna. El número de ganglios extirpados fue de x: 20 (l4-45). El tiempo de hospitalización fue de 4.5 días (2-6) para el colon derecho y 5.5 (3-9) para el colon izquierdo; en colectomía total 10 días por íleo prolongado y posterior control de diarrea. No hubo reoperaciones ni mortalidad. En los casos de cáncer de colon, el 60% recibió QT adyuvante. En el seguimiento no se ha documentado siembra peritoneal, recurrencia local ni recurrencia en los puertos de entrada. La sobrevida actuarial de los pacientes operados por cáncer de colon es similar a la reportada de pacientes operados por técnica abierta y está directamente relacionada al grado de penetración en la pared del colon y al número de ganglios comprometidos. Conclusiones: La colectomía laparoscópica es una alternativa terapéutica moderna que mejora la calidad de vida de los pacientes operados por patología colónica benigna y maligna la que realizada con los mismos criterios oncológicos de la cirugía abierta, ofrece resultados similares en cuanto a tiempo de sobrevida, tiempo libre de enfermedad y recurrencia, con las ventajas propias de la cirugía laparoscópica de menor dolor post operatorio, menor estancia hospitalaria y por ende del costo, más cosmética y rápido retorno a las actividades del paciente, por lo que en el momento actual debe ser ofrecida como primera opción, salvo contraindicaciones específicas por lo que recomendamos la capacitación de los cirujanos en esta novel técnica quirúrgica y la introducción en los programas de segunda especialización para los residentes de cirugía.
Palabras clave: Colectomía laparoscópica, cáncer de colon, diverticulitis.
Summary
Objective: To prove the safety, efficacy, morbility, mortality and quality of life that offers the laparoscopic assisted colectomy in the treatment of malignant and benign disease of the colon. Method: We present the first 47 out of 60 patients, ages between 25 to 83 years old, who have been operated with laparoscopic assisted colectomy from 1995 to 2005. Patients were clinically evaluated with US-CT Scan or MRI, colonoscopy and/or Barium Enema of the colon and CEA, in order to establish the diagnosis and the stage of the disease in the cases of neoplasia. Patients with colonic perforation and peritonitis, T4 tumors or larger than 8 cms were not included. Results: Indications were: Adenocarcinoma 27, chronic diverticulitis 17; villous adenoma benign 1, Crohn disease of the terminal ileon with severe estenosis 1, familiar adenomatous polyposis 1, cecal volvulous 1. 27 patients were female and 20 male, ages between 25 to 83. Operations were: right colectomy (12), left colectomy (31), segmentary colectomy (1), total colectomy (1), anterior resection (3). In cases of neoplasia, we completed the operation with in block limphadenectomy. Operative time was between 5 hours in the initial cases and 3 hours in the last them. Intraoperative bood loss was low x: 150 cc. (50-300 cc). There was not required blood transfusion. Flatus were passed in the first 24-36 hours in right colon operations and 24-56 in left colon. The pathology was: Dules A, 2 patients (8%); Dukes B, 10 patients (37%); Dukes C, 15 patients (55%) in malignant pathology. The number of lymphnodes removed were x: 20 (14-45). Hospital stay was 4.5 days (2-6) for right colon and 5.5 (3-9) for left colon; 10 days in total colectomy due to prolonged ileus and posterior control of diarrhea. No reoperations nor mortality. In cancer of the colon, 60% of patients received adyuvant chemotherapy. In the follow up there has not been peritoneal seeding, local recurrence nor recurrence in the ports. The survival in patients operated of cancer of the colon was similar to the reported of patients operated by open technique and it is related to the grade of compromised of the colon's wall and number of lymphnodes. Conclusions: The laparoscopic colectomy is a modern therapeutic option that improves the quality of life of patients operated for benign and malignant colonic disease which performed under oncologic criteria of the open surgery, offer similar results as the survival rates, the time free of disease and recurrence, with the advantages of post operative less pain, less hospital stay and cost, better cosmetic, and quick return to the previous activities, reason why at the present time it should be offered to patients as the first choice, except specific contraindications, therefore we recommend to surgeons to capacitate in this novel surgical technique and to include it in the programs for surgical residents.
Key words: Laparoscopic colectomy, cancer of the colon, diverticulitis.
Introducción La cirugía laparoscópica o mínimamente invasiva se da a conocer al mundo quirúrgico a finales de l980 a través de la colecistectomía laparoscópica (1-3) y rápidamente adquirió gran popularidad, tanto a nivel de pacientes como de los cirujanos, motivando así a conquistar otras áreas del abdomen y posteriormente el tórax, el retroperitoneo y los vasos arteriales, habiendo sido reconocida tempranamente como la terapia de oro en el tratamiento de la patología de la vesícula biliar, hernia hiatal y del apéndice (4-9). Es importante reconocer que fueron los ginecólogos los que iniciaron las operaciones laparoscópicas en el tracto ginecológico desde hacía varios años (10) (11).
Dentro de esta evolución el colon como órgano no quedó excluido, sino que por el contrario Jacobs en Miami (12), publicó en l991 su primera serie de colectomía laparoscópica en patología tumoral y benigna. Gran controversia se creó por la indicación quirúrgica cuando se trataba de neoplasia colónica, por cuanto no se tenía conocimiento sobre la técnica quirúrgica oncológica y se desconfiaba de la calidad de la misma (13) (14). Además ya se reportaban casos de implantes tumorales en los puertos de entrada en la pared abdominal en pacientes operados de colecistitis en los que se encontró incidentalmente una neoplasia vesicular (15-17) . Estos hallazgos alarmaron a la población quirúrgica y sólo pocos cirujanos continuamos en esta difícil y laboriosa cirugía de acuerdo con las normas impartidas por el Colegio Americano de Cirujanos y el Instituto Nacional de Cáncer de los Estados Unidos, lo que significaba que sólo Instituciones y/o cirujanos oncólogos entrenados en laparoscopia de avanzada realizaran estas operaciones en forma protocolizada.
En cuanto a la patología benigna se cuestionaba la calidad de la técnica quirúrgica y la frecuencia de complicaciones intra y postoperatorias con el consiguiente aumento del costo.
En patología maligna los aspectos cuestionados fueron los relacionados a la calidad de resección oncológica , los resultados a corto y largo plazo, la recurrencia en los puertos de entrada en la pared abdominal así como el potencial impacto oncológico e inmunológico de la cirugía mínimamente invasiva.
Hoy después de una década de experiencia personal, la cual coincide en todos sus alcances con la reportada en la literatura mundial, mostramos nuestros resultados de esta novel técnica quirúrgica que a la luz de lo obtenido se podrá considerar a muy corto plazo como la terapia de oro para los pacientes con patología quirúrgica benigna y maligna del colon.
Material y métodos
Desde l995 se han estudiado 47 pacientes de ambos sexos a quienes se les practicó colectomía laparoscópica asistida por patología benigna y maligna (Tabla 1). Otros 13 pacientes debieron ser convertidos a cirugía abierta. Las edades fluctuaron entre 25 y 83 años. Se incluyó pacientes con diagnósticos de cáncer de colon T1, T2, T3. No se incluyeron pacientes con T4. o lesiones mayores de 8 cm. Los pacientes con patología benigna tuvieron diverticulitis en fase crónica, vólvulo del ciego, pólipo velloso benigno, poliposis familiar múltiple sin degeneración maligna y enfermedad de Crohn del ileon terminal con severa estenosis. No se incluyeron pacientes con diverticulitis aguda, diverticulitis perforada con absceso o peritonitis generalizada, obstrucción colónica por cáncer o perforación neoplásica o los que no aceptaron esta técnica quirúrgica en la gran mayoría por opiniones duramente críticas obtenidas por segunda opinión. La edad de los pacientes no fue contraindicación operatoria.
| TABLA 1 |
|
|
Adenocarcinomas de colon
Diverticulitis del colon sigmoides
Diverticulitis del ciego
Enfermedad de Crohn
Poliposis familiar múltiple
Vólvulo del ciego
Adenoma velloso del colon |
27
16
01
01
01
01
01 |
|
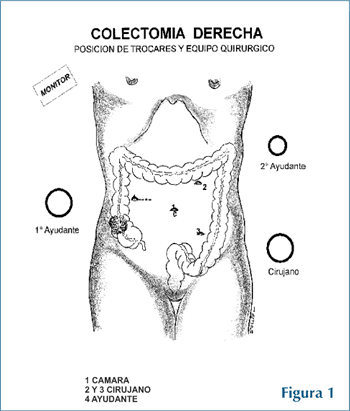
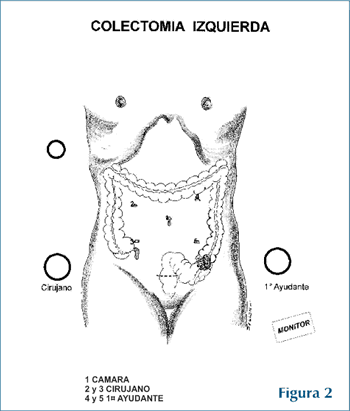
Los pacientes fueron sometidos a estadiaje pre operatorio que incluyó exámenes hematológicos y bioquímicos, CEA, radiografía de tórax, radiografía de colon, tomografía del abdomen y/o resonancia magnética, colonoscopía, ECG y valoración del riesgo quirúrgico. Se realizó lavado gastrointestinal el día anterior a la operación, y se administró Clindamicina oral la noche previa y Cefalosporina de segunda generación por vía parenteral momentos antes de la operación. Durante el acto operatorio, los pacientes fueron sometidos a anestesia general intubados y monitorizados. Las técnicas utilizadas fueron la inserción de 4 trócares en colectomía derecha y 5 trócares en colectomía izquierda de 10 y 12 mm, según figuras 1 y 2. Proceder con la exploración laparoscópica con particular atención a pequeñas metástasis en hígado o implantes peritoneales y luego reconocimiento de la lesión colónica y posterior movilización del segmento del colon enfermo con identificación inicial de los uréteres correspondientes. La disección se realizó con cauterio monopolar y bipolar en los primeros casos, posteriormente con bisturí harmónico y en los últimos 10 casos con Ligasure, siguiendo la técnica lateral medial en colon izquierdo y medial lateral en colon derecho. La ligadura arterial se realizó con triple clip a 2 cms. de la salida en la aorta de la arteria mesentérica inferior y la vena muy cerca al borde inferior del páncreas para las lesiones izquierdas; mientras que en el lado derecho la ligadura y sección de la arteria íleo cólica y cólica derecha muy cerca de la arteria mesentérica superior. La extracción de la pieza operatoria se realizó en los casos de colon derecho extendiendo el puerto de entrada del hipocondrio derecho a manera de incisión transversa de 4-5 cm con protección plástica para evitar contaminación, por donde se extrajo el colon ascendente, previa división en el íleon con Endo GIA y luego se completó la división del colon transverso realizando anastomosis extracorpórea con sutura automática y/o manual según el caso a manera de termino-terminal funcional o latero-lateral. Posteriormente se procedió a explorar laparoscópicamente, aspirar y lavar la cavidad con solución salina primero y luego con solución de Isodine al 10%. En el caso de colon izquierdo, después de realizar la linfadenectomía, se practicó incisión supra púbica tipo Pfannestiel de 5-6 cm para la extracción de la pieza operatoria y se realizó la anastomosis termino terminal con sutura de doble grapado (GIA60 / CEEA 3l). No se dejaron drenes rutinariamente. Se lavó y aspiró exhaustivamente con solución salina, primero, e irrigación con Isodine al 10%, posteriormente.
| figura 1 |
 |
| figura 2 |
 |
En el post operatorio inmediato, se calificó el dolor en escala de 1-10, y se cuantificó el número de dosis administradas en forma condicional de opiáceos petidina 25-50 mg. cada 2-4 horas, la eliminación de flatos, la deambulación y alimentación, además de las funciones vitales de temperatura, pulso, presión arterial y frecuencia respiratoria. Se hicieron controles de hemoglobina y bioquímicos. Se evaluó la frecuencia de atelectasia pulmonar, infección de herida operatoria, neumonía, íleo post operatorio, sangrado intraabdominal, obstrucción intestinal y otras complicaciones del post operatorio. Se determinó los días de hospitalización y reoperaciones. En los casos de pacientes operados por cáncer de colon, los pacientes con estadío Dukes B2 y C recibieron quimioterapia EV u oral según esquemas y a todos los operados se les hizo el seguimiento clínico entre uno y 10 años con controles de CEA, colonoscopía, y Eco/TAC para buscar signos de recurrencia local, recurrencia en puertos de entrada, metástasis hepática y/o pulmonar, siembra peritoneal y establecer tiempo libre de enfermedad y sobrevida.
Resultados
47 pacientes de un total de 60 con patología benigna y maligna fueron sometidos a colectomía laparoscópica asistida. Otros 13 pacientes (21.6%) fueron convertidos a laparotomía formal. Las edades fluctuaron entre 25 y 83 años. La mayoría de pacientes, 32, fueron mayores de 60 años (68%) y de ellos l8 mayores de 70 años (38%).
Se realizaron 12 colectomías derechas, 31 colectomías izquierdas, 1 colectomía total, 1 colectomía segmentaria y 3 resecciones anteriores. Las indicaciones de conversión fueron por dificultades técnicas por adherencias, obesidad, tumores grandes o sangrado, ó falta de progresión después de una hora de disección. El dolor post operatorio alcanzó su máximo nivel en las primeras 24 horas. La gran mayoría de pacientes requirió administración de petidina 25-50 mg. cada 3-6 horas en las primeras 36 horas y posteriormente requirieron sólo analgésicos orales simples. Todos los pacientes iniciaron tolerancia oral al día siguiente de la operación. Eliminación de flatos se observó a las 24-36 horas en colon derecho y 24-56 horas en colon izquierdo, salvo en colectomía total por poliposis familiar múltiple sin degeneración maligna, que fue de 5 días. La dieta líquida se inició el segundo día del post operatorio en colon derecho y al tercer día en colon izquierdo. El alta se produjo entre el segundo y quinto día (x: 3.5) para el colon derecho y entre el tercer y noveno día (x: 4.5) días para el colon izquierdo. No se presentó sangrado post operatorio ni reoperaciones. No se detectó infección de herida operatoria, neumonía ni tromboembolismo pulmonar. Todos los pacientes deambularon desde el día siguiente de la operación. Ningún paciente falleció en el post operatorio (30 días). El adenocarcicinoma medianamente diferenciado fue el tumor más frecuente y en todos los casos los márgenes de sección fueron libres de enfermedad. El número de ganglios extirpados osciló entre 14 y 45 con promedio de 20. El 60% de pacientes recibió QT. La sobrevida a 5 años en los pacientes con diagnóstico de cáncer fue de 100% estadío A, 80% estadio B y 67% estadío C. No se presentó ningún caso de recurrencia en los puertos de entrada. Una paciente presentó metástasis hepática al año de operada que requirió lobectomía izquierda con 5 años de seguimiento. Dos pacientes Dukes C desarrollaron metástasis pulmonar al año de operadas, continúan en quimioterapia. Una paciente presentó obstrucción intestinal a los cuatro meses de operada por brida única. Un paciente presentó progresión de enfermedad intraabdominal (carcinomatosis) encontrada al momento de la intervención. Dos pacientes estadio C fallecieron por recurrencia masiva en hígado a los 4 y 6 años. En el seguimiento a los pacientes con patología benigna, los operados por diverticulitis, no han vuelto a presentar síntomas colónicos, salvo los relacionados a la función intestinal alterada especialmente en los primeros seis meses de operados. Los operados por enfermedad de Crohn, poliposis familiar múltiple y adenoma velloso, permanecen asintómaticos y bajo estricto control periódico.
Discusión
Poco después del inicio de la colecistectomía laparoscópica (1) (18), Jacobs en Estados Unidos (12), describió la técnica de la colectomía laparoscópica abriendo así un campo sumamente controversial en sus inicios, especialmente en el campo oncológico, la que se vio dificultada por una resistencia natural que motivó gran preocupación en los especialistas por cuanto se desconocía totalmente el futuro de aquellos pacientes operados por esta modalidad, especialmente si recordamos que en los Estados Unidos de Norte América se realizan cada año más de 300,000 resecciones colónicas un tercio de las cuales por neoplasia maligna (15) y sólo entre 10-15% de los cirujanos realizan colectomías laparoscópicas.
La preocupación con respecto a las complicaciones de la cirugía colónica, así como la recurrencia tumoral, el tiempo de sobrevida libre de enfermedad y la misma sobrevida en general que podría ofrecer este tipo de tratamiento, motivó que sólo pocos grupos quirúrgicos continuáramos bajo estrictas medidas de seguridad y en forma protocolizada el desarrollo de esta nueva técnica. En nuestro medio al igual que en otras latitudes, tuvimos que enfrentar y tolerar duras criticas para desarrollar esta novel técnica quirúrgica, pero convencidos de su gran bondad, haciendo camino cuando no se conocían las técnicas propiamente dichas, realizamos la primera colectomía laparoscópica por cáncer de colon en el Perú en l995 (20), después de haber practicado más de 200 operaciones de cirugía laparoscópica general. La gran mayoría de cirujanos adoptaron una posición expectante hasta conocer los resultados de los primeros estudios multiinstitucionales. En este sentido, los principios de la colectomía laparoscópica se basan en el conocimiento exacto del manejo del paciente oncológico. Estos principios deben ser cumplidos tanto para la cirugía abierta como para la cirugía laparoscópica. Sin embargo, la resección laparoscópica del colon exige, además de la disección oncológica propiamente dicha, otros principios propios de esta novel técnica, que se deben tener presente durante el acto operatorio: La triangulación de los puertos y la creación de espacios apropiados para trabajar, cambiando de posición la mesa operatoria y el uso de la gravedad para la retracción de los órganos. El cirujano requiere el uso de sus dos manos, teniendo la cámara posicionada entre ellas y situándose físicamente al frente de la lesión, estando el cirujano asistente al frente de él (19) (Figuras 1 y 2).
En cuanto a los aspectos generales de la cirugía colónica, las posibles complicaciones post operatorias de la colectomía laparoscópica se han visto que son las mismas de la cirugía abierta y no se asocia a un mayor número de complicaciones importantes. Por el contrario, el íleo post operatorio es menor, así como la infección de herida operatoria y la obstrucción intestinal por bridas con importante menor frecuencia. El sangrado intraoperatorio es escaso y en los casos de disección del ángulo esplénico, la posibilidad de lesión iatrogénica del bazo es mucho menos frecuente que en la cirugía abierta (20-23). La dehiscencia de sutura anastomótica se presenta con la misma frecuencia que en cirugía abierta y no debe ser mayor de l-2% (21). En la presente serie no tuvimos ningún caso a diferencia de nuestra primera experiencia (20).
La deambulación precoz facilitada por el poco dolor que genera esta técnica quirúrgica y la ausencia del uso de sonda nasogástrica disminuyen significativamente los procesos respiratorios que en personas mayores se observa muy frecuenemente en la cirugía abierta, por las grandes incisiones que se recomendaban en el pasado (entre 20 y 30 cm), sobre todo en heridas de abdomen superior y el uso prolongado de sonda nasogástrica. Los más beneficiados han sido los pacientes de la tercera edad que en nuestra experiencia alcanzó el 68% y en particular los de la sétima década el 38%, quienes los vemos levantados y deambulando a las 24 horas de operados.
Muchos han cuestionado la calidad de la disección oncológica, particularmente en tres aspectos acerca de la resección loco-regional de la enfermedad; sin embargo, experiencias tanto en cadáveres como en pacientes han podido demostrar, según los estudios publicados, que es factible realizar una adecuada resección (20) (24) (25). Nuestra primera experiencia la realizamos en el Instituto de Enfermedades Neoplásicas entre 1995 y 1996 donde demostramos que la colectomía laparoscópica asistida era una técnica factible de practicar una resección amplia del segmento de colon enfermo con disección ganglionar adecuada, entre l3 y 40 ganglios resecados, sin recurrencia temprana (primeros 2.5 años) en los puertos de entrada y sin mortalidad operatoria (20). Entonces recomendamos que los grupos a realizar este tipo de cirugía lo hicieran respetando los principios oncológicos. Falk no encontró diferencia significativa en el número de ganglios extirpados en colectomía derecha e izquierda comparada con cirugía convencional (24). Otros estudios también han demostrado que el abordaje laparoscópico es similar al convencional realizando adecuada linfadenectomía (20) (22) (25). Estudios en cadáver por Milsom demostraron que no hay diferencia en la resección en cuanto a ambas técnicas (22).
La posibilidad de metástasis en los puertos de entrada ha sido motivo de preocupación desde el inicio por los reportes de metástasis en operados por colecistitis aguda en los que se encontró neoplasia incidental, sin embargo, la mayoría de reportes son anecdóticos y de ninguna manera reflejan porcentajes importantes (15-17) (26) siendo similares a los que se encuentran en cirugía abierta, alrededor del 1%. El mecanismo de formación se considera relacionado al trauma de la pared abdominal durante la inserción del trócar, junto con la implantación de células tumorales exfoliadas durante el procedimiento, por lo que el cirujano debe tener presente los siguientes principios operatorios:
1. Manipulación mínima del segmento intestinal enfermo. No se debe coger el tumor con ninguna pinza.
2. Oclusión proximal y distal del intestino.
3. Protección del espécimen y de la herida al momento de la extracción.
4. Evacuación del neumoperitoneo por los trócares laterales antes de remover los trócares, o de la apertura de la incisión.
5. Irrigación profusa de la cavidad con solución salina, primero, y agente citotóxico, después (Isodine) para prevenir implantes tumorales (27).
| figura 3 |
 |
En lo referente a la resección oncológica, se ha podido demostrar que tanto la extensión de la resección como la calidad de la disección ganglionar, reflejada en el número de ganglios extirpados, es igual a la que ofrece la cirugía abierta (20) (21) (28) (Fig 3 y 4). Indudablemente que una de las dificultades que ofrece la exploración inicial laparoscópica es el grado de dificultad en el estadiaje quirúrgico por la falta de información táctil del cirujano; sin embargo, las técnicas modernas por imágenes suplen, de alguna manera, esta información así como la palpación a través de las pequeñas incisiones necesarias para la extracción del espécimen quirúrgico.
| figura 4 |
 |
Es importante destacar la formación del cirujano que debe conocer en detalle la técnica quirúrgica oncológica por el medio convencional de cirugía abierta para después de aprender los principios básicos de la cirugía laparoscópica, capacitarse en cirugía laparoscópica de avanzada y poder incursionar en la colectomía laparoscópica. Debemos recordar que ha diferencia de la colecistectomía, ampliamente popularizada y aceptada, la colectomía laparoscópica es un procedimiento difícil y laborioso, especialmente en los primeros casos. En este sentido, recomendamos que los cirujanos que inician esta modalidad terapéutica comiencen con patología benigna y realicen por lo menos 20 colectomías laparoscópicas antes de proceder a tratamiento quirúrgico de neoplasias colónicas.
Dentro de las medidas de seguridad a tener presente en los casos de cáncer de colon, recomendamos asegurar a la piel los diferentes trócares para que no haya escape de gas en forma involuntaria. La desuflación debe hacerse intencionalmente, cuando se estime conveniente a través del trócar umbilical, lejos de los otros trócares. Igualmente, una vez reconocido el tumor durante la exploración, la que debe realizarse con instrumento palpador o pinza de Babcock, ésta debe mantenerse lejos del tumor, evitando en todo momento el pinzamiento del mismo para evitar la diseminación de células neoplásicas, practicando la tracción del colon por lo menos a 5 cms. de la zona tumoral. Recomendamos la ligadura vascular temprana (No Touch) y la irrigación frecuente con aspirado a lo largo de la operación. También se recomienda al término de la intervención, irrigar con solución de Isodine 1/10 de una solución al 10%, aspirando después de unos minutos y repetir en todas las heridas por el efecto tumoricida observado en modelos animales y evitar así la recurrencia en los puertos (24) (27).
En los casos de patología benigna, los cuadros diverticulares crónicos son las indicaciones más frecuentes (29-31), así como los tumores benignos (23), la enfermedad inflamatoria del colon en fase crónica (32-34), el prolapso rectal, etc. La diverticulitis en fase crónica es la indicación operatoria ideal para el cirujano que inicia esta modalidad terapéutica, no siendo recomendable iniciarla en pacientes con diverticulitis perforada. En las enfermedades inflamatorias del colon como la enfermedad de Crohn o la colitis ulcerativa, la indicación operatoria se resume a casos de obstrucción intestinal, absceso, fístula o perforación, aunque la cirugía laparoscópica sólo la recomendamos en los casos de obstrucción, después de un período de tratamiento médico obteniendo los mejores resultados en aquellos pacientes que, como en nuestro caso reportamos, tenía enfermedad limitada a los últimos 20 cms. del íleon terminal, sin fístula ni absceso. En el futuro, de acuerdo a la capacitación y experiencia del cirujano será posible incursionar en las otras complicaciones (31) (34).
En cuanto a las lesiones polipoides del colon, las lesiones únicas como el pólipo adenomatoso ó el adenoma velloso benigno son también susceptibles de ser resecados por laparoscopía cuando éstos no pueden ser removidos por colonoscopía por tener base ancha (pólipo sésil), en estos casos como en el que reportamos, es conveniente tatuar con tinta china el pólipo por colonoscopía el día anterior a la operación laparoscópica para poder ser identificado durante la intervención y evitar así lamentables resecciones en blanco que exigen extender la resección como se ha descrito y lo que es peor no percatarse sino hasta recibir el informe de patología, lo que ha motivado problemas legales.
En relación a la poliposis familiar múltiple, se acepta en la actualidad que es conveniente practicar una colectomía profiláctica con la cual se elimina el riesgo de cáncer, que en principio alcanza al 100% de los pacientes mayores de 40 años, conservando dentro de lo posible la fisiología intestinal. Diferentes tipos de resecciones se han considerado desde colectomías parciales hasta colectomías totales e incluso la proctocolectomía con ileostomía o con bolsa reservorio (34) (35). En los casos en los que se conserva el recto y/o parte del colon, como el caso que reportamos, deberá realizarse periódicamente exámenes colonoscópicos para la eliminación de cualquier nuevo pólipo que aparezca (35). No está demás resaltar la rápida recuperación de estos pacientes que antiguamente requerían incisiones xifo-pubianas.
En cuanto a los pacientes con neoplasia maligna, Lacy (21) reportó la experiencia con su grupo de Barcelona en las que comparó la colectomía laparoscópica asistida versus colectomía abierta en un total de 219 pacientes, los cuales fueron comparables en cuanto a edad, sexo, condiciones comórbidas, estadío de enfermedad y extensión de resección. Sus resultados muestran que la colectomía laparoscópica fue más efectiva que la colectomía abierta en términos de morbilidad, estancia hospitalaria, recurrencia tumoral y sobrevida. El mismo autor puntualiza desconocer los mecanismos por los que la colectomía laparoscópica se asocia con menor recurrencia tumoral y mayor sobrevida, planteando la pregunta que la técnica laparoscópica podría comprometer menos el sistema inmunológico, explicando así porque el grupo de pacientes con estadío III tuvieron mejor pronóstico que cuando se les practicó cirugía abierta, sugiriendo que la resección laparoscópica podría convertirse en la terapia estandar en pacientes con cáncer de colon.
Últimamente, Nelson de la Clínica Mayo (35) ha publicado los resultados del Proyecto de Clinical Outcomes of Surgical Therapy Study Group of the Laparoscopic Colectomy (COST), en el que participaron 48 instituciones de los Estados Unidos con un total de 872 pacientes con diagnóstico de adenocarcinoma del colon en un estudio prospectivo y randomizado, los cuales fueron sometidos a colectomía laparoscópica asistida y con seguimiento de 4.4 años, donde se ha podido demostrar que el índice de recurrencia fue similar entre este grupo de pacientes tratados por cirugía laparoscópica con aquellos tratados con cirugía abierta.
Nelson concluye en el análisis del estudio COST que no hay diferencias significativas en la sobrevida de pacientes operados entre ambas técnicas, así como la sobrevida libre de enfermedad y/o recurrencia en las heridas de los puertos (1.3% versus 0.6-1.5% en colectomía abierta); que ambas técnicas tienen morbimortalidad equivalente y que la colectomía laparoscópica, aunque modesta, presenta beneficios significativos con respecto al tiempo de hospitalización, al menor uso de narcóticos en el post operatorio y al beneficio de una mejor calidad de vida, por lo que no existen razones para no ofrecer colectomía laparoscópica a pacientes con cáncer de colon, sugiriendo que el abordaje laparoscópico es una alternativa aceptable.
El Estudio Europeo publicado por Hazebrock de Colon Carcinoma Laparoscopic or open resection (COLOR) (36), evaluó más de 800 pacientes en un estudio multicéntrico, sosteniendo puntos de vista similares a los obtenidos por Nelson. Igualmente la Asociación Europea de Cirujanos Endoscópicos (EAES) en la reunión de Consenso de resección laparoscópica de cáncer de colon llevada a cabo en Lisboa en Junio del 2002 concluyó que esta cirugía era segura y factible (48).
Quedan sin embargo preguntas por responder como es: Cuan lejos podemos llegar con la cirugía laparoscópica?. En el momento actual, es posible realizar colectomía sub-total laparoscópica, así como anastomosis anales con bolsa ileal.
Igualmente, el tratamiento quirúrgico de las lesiones rectales utilizando los principios oncológicos están en la línea de desarrollo. Asimismo, aquellos pacientes con lesiones metastásicas hepáticas sincrónicas, lesiones T4 o lesiones en el colon transverso serán susceptibles del manejo laparoscópico (32) (37) (38). En el futuro, las colectomías laparoscópicas con incisiones muy pequeñas requerirán de significativos avances tecnológicos, pero evidentemente ese es el horizonte. Ya pasaron las épocas en que con sólo los instrumentos utilizados en colecistectomía laparoscópica los adaptamos para las primeras colectomías laparoscópicas. Hoy en día contamos con el desarrollo tecnológico de equipos como el video tridimensional que facilita la visión en profundidad y por ende de la sutura intracorporea, las cámaras flexibles, instrumentos articulados, energía ultrasónica que no produce humo perturbador, balones inflables creadores de espacios reales, endoscopios tan finos como una aguja, retractores externos que levantan la pared abdominal evitando el uso de CO2 en cirugías prolongadas, equipos robóticos que responden a la voz o movimiento de la cabeza del cirujano y ni que decir de los equipos simuladores para entrenamiento. Estoy seguro que próximamente se despertará una fiebre por el aprendizaje de esta técnica quirúrgica, debiendo utilizar los medios educativos de los que se disponen en la actualidad para evitar las iatrogenias durante la curva de aprendizaje que observamos muy frecuentemente en los inicios de la colecistectomía laparoscópica. Finalmente, uno de los aspectos más importantes está relacionado a las credenciales del cirujano. En este sentido, el cirujano oncólogo deberá realizar por lo menos 20 resecciones colónicas laparoscópicas en patología benigna antes de proceder con el manejo oncológico (39) (40).
Otros grupos como el de Wexner (41) exigen un mínimo de 30 procedimientos para disminuir el tiempo operatorio, las complicaciones intraoperatorias y el porcentaje de conversiones. El tiempo operatorio se disminuye de 250 minutos a 156 minutos después de realizar 35 - 50 casos. En nuestra experiencia, el tiempo operatorio se redujo al 50% después de 30 colectomías laparoscópicas con promedio de 2 ½ horas para colectomía derecha y 3 ½ para colectomía izquierda. El porcentaje de conversión se mantiene alrededor del 20% a pesar de la experiencia ganada, lo cual refleja el buen criterio quirúrgico por cuanto si el cirujano considera pertinente convertir a cirugía abierta es por la seguridad del paciente. A medida que se aumenta el número de procedimientos se reduce la posibilidad de conversión También es importante recordar que la decisión de convertir debe hacerse en el tiempo más corto e idealmente antes de una hora de disección para no aumentar la morbilidad (41).
En definitiva, para minimizar la curva de aprendizaje, los cirujanos que desean realizar cirugía colónica laparoscópica deben, en primer lugar, estar muy bien preparados con la técnica abierta, a la que se aplicará los conocimientos de la cirugía laparoscópica de avanzada después de conocer ampliamente las técnicas de laparoscopía básica.
Podemos afirmar que la experiencia acumulada en estos últimos 10 años demuestra los beneficios y potenciales inconvenientes de la colectomía laparoscópica que podemos resumir en el primer caso: La disminución del dolor y del íleo post operatorio, así como menor número de complicaciones, lo que redunda en una disminución de la estancia hospitalaria y por ende de los costos, mejorando cosméticamente con retorno temprano a las actividades propias del paciente y lo que últimamente se ha demostrado como mejora de la función inmunológica. En cuanto a los pacientes oncológicos se ha podido demostrar que el índice de curación es similar a la técnica abierta, así como el tiempo libre de enfermedad y recurrencia tumoral (21) (37) (49) (50). En relación a los potenciales inconvenientes que el cirujano deberá tener siempre presente desde antes de la operación, para en su momento convertir a cirugía abierta son los factores anatómicos (pelvis androide del sexo masculino, obesos), la localización del tumor (colon transverso o recto), el estadiaje del tumor (T1: deben ser tatuados por colonoscopía el día anterior a la cirugía, o T4 no sospechado) y dependiendo de la curva de aprendizaje en la que se encuentra el cirujano (menos de 20 casos), el tiempo operatorio y la calidad de resección, lo que puede implicar implantes tumorales. El criterio clínico del cirujano debe imponerse para definir la conducta quirúrgica.
Desde el punto de vista inmunológico, existen cada vez más evidencias que el menor trauma que ofrece la cirugía laparoscópica disminuye el impacto negativo sobre la respuesta inmunológica del paciente. Estudios experimentales en animales vivos sugieren que la laparotomía se asocia con incremento significativo de crecimiento tumoral y de la formación de metástasis tempranas, cuando se comparó estudios con animales sometidos a anestesia general o en combinación con neumoperitoneo por CO2 (27).
Se ha establecido que tanto en modelo animal como en humanos, las incisiones grandes utilizadas clásicamente en cirugía oncológica comprometen más los procesos de inmunidad celular que las operaciones laparoscópicas (42) (43) (53). Los parámetros del sistema inmunológico que han sido investigados, incluyen pruebas de hipersensibilidad, función característica y proliferación de linfocitos, función y expresión antigénica de superficie de los monocitos, y quemotaxis neutrofílica. En un estudio de cirugía abierta en ratones, los procesos de inmunosupresión se asociaron con incremento del crecimiento tumoral en el post operatorio (44).
Existen datos que sugieren igualmente que la laparotomía se asocia con alteración de las proteínas plasmáticas, lo que puede incrementar las chances de sobrevida de las células tumorales circulantes (52).
En un estudio en ratones para medir la capacidad de soporte in vitro de células tumorales en plasma se observó una significativa mayor proliferación de células tumorales cuando se utilizó plasma post laparotomía, comparado con el plasma del pre operatorio. El CO2 del neumoperitoneo no se asoció con dichos cambios, sugiriéndose por tanto que la laparotomía alteró la composición del plasma sanguíneo en el post operatorio, estimulando el crecimiento celular in vitro. En humanos también se ha podido estudiar cultivo de tumor in vitro utilizando plasma del post operatorio de pacientes que fueron sometidos a resección colorectal abierta, estimulando in vitro el crecimiento de células tumorales de colon (HT-29). La magnitud de este efecto se relacionó con la longitud de la incisión. La cirugía laparoscópica no se asoció con dichos cambios. Resultados de Western Blots, estudio de anticuerpos bloqueadores y otros experimentos, sugieren que la disminución de las concentraciones en el plasma de la proteína de factor de crecimiento y proteína 3 (IGF-BP3) se asocian con cirugía abierta, siendo ésta el factor de estimulación de crecimiento tumoral encontrado en el plasma post operatorio. Por esta razón, los pacientes sometidos a cirugía laparoscópica al evitarse el compromiso inmunosupresivo de las incisiones grandes, mantienen el nivel en sangre de IGF-BP3, lo que permite prevenir metástasis tumorales en el post operatorio inmediato (42-44). Futuros estudios en relación a otros mediadores como el MMP-9 IGFBP-3 IL-12 y otros que pueden ser importantes en la diseminación tumoral en el post operatorio inmediato (50).
Ya no se admite que la resección laparoscópica del colon sea un procedimiento experimental. Hoy en día es una realidad que los cirujanos no pueden subestimar. Si en algún momento fueron temerosos de iniciarse en la técnica laparoscópica, y críticos severos ocultándose en argumentos teóricamente científicos, en la actualidad con los resultados a nivel mundial, con los que coincidimos en nuestra experiencia, tendrán que arriesgar su prestigio e iniciar un proceso de aprendizaje en cirugía laparoscópica básica, y posteriormente de avanzada para poder incursionar en el tratamiento moderno de las lesiones colónicas, por cirugía laparoscópica, dando pase a la nuevas generaciones de cirujanos e impulsando la docencia en el pre y post grado. Los pacientes así lo exigen.
Podemos concluir que nuestros resultados, aún cuando modestos en casuística, por las dificultades antes mencionadas, al igual que los reportados en la literatura mundial, confirman que la colectomía laparoscópica es un procedimiento quirúrgico seguro y factible que mejora la calidad de vida de los pacientes con patología maligna y benigna del colon y que debe fomentarse la enseñanza de esta técnica quirúrgica moderna como la alternativa ideal para los pacientes que reúnen las condiciones para su aplicación sin descartar la clásica técnica abierta que se utilizará cuando la primera no sea factible. El tratamiento quirúrgico cambió y no podemos detener el tren de la historia.
Bibliografía
- Du Bois, F; Icard, P; Berthelot, G; Levard, H. Coelioscopic cholecistectomy. Preliminary report of 36 cases. Ann Surg1990;211:60-2.
- Del Castillo, M; Rodríguez, M. Colecistectomía Laparoscópica en el Perú. Revista Médica Herediana 1992;
- Barboza, E; Ronceros, V; Soria, F; Barboza, A; Rodríguez, R. Experiencia en Colecistectomía Laparoscópica. Análisis de 300 Casos. Rev. Diagnóstico 1997;37(4):214-20.
- Pier, A, Gotz, F; Bacher, C. Laparoscopic appendectomy in 625 cases: from innovation to routine. Surg Laparosc Endosc 1991;1:8.
- Barboza, E. Apendicitis aguda en la era de la Cirugía Laparoscópica. Rev Gastro del Perú Oct-Dic. 2002;22:4.
- Barboza, E. Avances en Cirugía Laparoscópica. Rev. Gastro del Perú. Sup.1 1996;167-74.
- Cosgrove, J, Korman, J; Chen, M. et al. Laparoscopy for the acute abdomen. Semin Laparosc Surg 1996;3:131.
- Barboza, E; Bringas, F; Berrospi, J. Esplenectomía Laparoscópica en el INEN. Libro de Abstractos N. 3 del XV Congreso Peruano de Cancerología. 1997.
- Cuschieri, AE. Hiatal hernia and reflux esophagitis. In: Hunter JG, Sacker JM, eds. Minimally invasive surgery. New York: McGraw-Hill, 1993:87-111.
- Semm, K. Atlas of gynecologic laparoscopy.Philadelphia WB Saunders l977.
- Prazak, L; Reategui, C. Reseccion de ovario por laparoscopía en Tratado de Principios y Terapéutica Quirúrgica de Barboza. Primera Edición. 1999;846-51.
- Jacobs, M; Verdeja, JC; Goldstein, HS. Minimally invasive colon resection (laparoscopic colectomy). Surg Laparosc Endosc 1991;1:144.
- Chang, HR; Bland, KI. Tumors of the colon. Tratado de Maingot 10° Edic. 1997;1281-1308.
- Peters, WR; Bartels, TL. Minimally invasive colectomy. Are the potencial benefits realized? Dis Colon Rectum 1993;36:751-6.
- Wu, JS; Sopper, NJ. Minimally Invasive Surgery in Cameron (6th ed) Current Surgical Therapy 1998;1159-66.
- Lacy, AM; Delgado, S; García-Valdecasas, JC. et al. Port site metastases and recurrence after laparoscopic colectomy: A randomized trial. Surg Endosc 1998;12:1039-42.
- Wexner, SD; Cohen, SM. Port site metastases after laparoscopic colorectal surgery for cure of malignancy. Br J Surg 1995;82:295.
- Reddick, E; Olsen, D. Laparoscopic Laser Cholecistectomy. Surg Endosc 1989;3:131-3.
- Katkhouda, N. Advanced laparoscopic surgery. Techniques & Tips. Saunders 1998;108-15.
- Barboza, E; Bringas, F; Berrospi, T. “Primera Experiencia en Colectomía Laparoscópica en Cáncer de Colon en INEN”: Libro de Abstractos N. 2 del XV Congreso Peruano de Cancerología, 1997.
- Lacy, AM; García-Valdecasas, JC; Delgado, S. et al. Laparoscopically-assisted colectomy versus open colectomy for treatment of non-metastatic colon cancer: A randomized trial. Lancet 2002;359:2224-9.
- Milsom, JW; Bohm, B; Hammer Hoffer, KA. et al. A prospective randomized trial comparing laparoscopic versus conventional techniques in colorectal cancer surgery: A preliminary report. J.Am Coll Surg 1998;187:46-54.
- Barboza, E. Cirugía del Cancer del Colon y Recto. En el Tratado de Cirugía Principios y Terapéutica Quirúrgica. Primera Edición. 1999;10:484-90.
- Ludwig, KA; Lee, WY. Laparosopic partial colectomy. Book of mastery of Endoscopic and laparoscopic Surgery. Second Edition. Soper/Swantrom/Eubanks 2005bb.
- Ramos, JM; Beart, RW; Goes, R. et al. Role of laparoscopy in colorectal surgery: a prospective evaluation of 200 cases. Dis Colon Rectum 1995;38:494.
- Ludwig, K A;Lee, W. Y. Laparoscopic partial colectomy. Book of Mastery of Endoscopic and Laparoscopic surgery. 2nd edition. Soper/Swanstrom/Eubanks 2005.
- Phillips, EH; Franklin, M; Carroll, BJ. et al. Laparoscopic colectomy. Ann Surg 1993;216:703.
- Silecchia, G; Perrotta, N; Giraudo, G,. et al. Abdominal wall recurrents after colorectal resection for cancer: results of the Italian registry of laparoscopic colorectal surgery. Dis Colon Rectum 2002;45:1172.
- Hellinger, MD. Laparoscopic colon surgery. A surgeon's perspective. Sages 2005. Post Graduate Course. Advances in gastrointestinal minimally invasive surgery. USA, 2005.
- Yamamoto, S; Watanabe, M; Hasegawa, H. et al. Prospective evaluation of laparoscopic surgery for rectosigmoidal and rectal carcinoma. Dis Colon Rectum 2002;45:1648.
- Bruce, CJ; Coller, JA; Murray, JJ. et al. Laparoscopic resection for diverticular disease. Dis Colon Rectum 1996;39:S1.
- Nelson, H; Sargent, DH; Wieand, HS; Fleshman, J. et al. Clinical outcomes of surgical therapy study group of the laparoscopic colectomy trial Engl J Med 2004;350:2050-9.
- Wexner, SD; Moscovitz, ID. Laparoscopic colectomy in diverticular and Crohn's disease. Surg Clin North Am 2000;80:1299.
- Marcello, PW; Milsom, JW; Wong, SK. et al. Laparoscopic restorative proctocolectomy: case-matched comparative study with open restorative proctocolectomy. Dis Colon Rectum 2000;43:604.
- Rodriguez-Bigas, M; Bertario, L; Herrera, L. Managemente and Follow-up of patients with Familial Adenomatous Polyposis in Cohen A/Winaver S.(ed) Cancer of the Colon, Recyum and Annus 1995 McGraw-Hill 391-7.
- Peters, WR. Laparoscopic total proctocolectomy with creation of ileostomy for ulcerative colitis. J Laparoendosc Surg 1992;2:175.
- Nelson, H. The role of laparoscopic colectomy for curative resection of colon cancer. Symposium of modern management of colon cancer. (SAGES/AHPBA/ACS) Abril 2005, USA.
- Hazebrock, EJ. et al. COLOR: a randomized clinical trial comparing laparoscopic and open resection for colon cancer. Surg Endosc 2002;16:949.
- Fleshman, J; Wexner, SD; Ancari, M. et al. Laparoscopic vs open abdominoperineal resection for cancer. Dis Colon Rectum 1999;42:930-9.
- Decanini, C; Milsom, JW; Bohm, B. et al. Laparoscopic oncologic abdominoperineal resection. Dis Colon Rectum 1994;37:552.
- Bennett, CL; Stryker, SJ; Ferreira, MR. et al. The learning curve for laparoscopic colorectal surgery: preliminary results from a prospective analysis of 1194 laparoscopic-assisted colectomies. Arch Surg 1997;132:41.
- Senagore, AJ; Luchtefeld, MA; Mackeigan, JM. What is the learning curve for laparoscopic colectomy? Am Surg 1995;61:681.
- Wexner, SD; Sands. DR. GAT#s new in colon and rectal surgery. Am CollSurg Jan 2003;196(1):95-106.
- Whelan, R; Franklin, M; Holubar, S. et al. Postoperative cell mediated immune response is better preserved after laparoscopic versus open colorectal resection in humans. Surg Endosc DOI 10.1007/s00464-0018263-y.
- Allendorf; Besller; Horvath, KD. et al. Increase tumor establishment and growth after open vs. laparoscopic surgery in mice may be related to differences in post operative T-cell function. Surg Endosc 1999;13:233-5.
- Bessler, M; Whenlan, RL; Halverson, A. et al. Is immune function better preserved after laparoscopic versus open colon resection? Surg Endosc 1994;8:881.
- Barboza, E. Cirugía del Cáncer de colon y recto Rev Gastro del Perú. 1998; l8 (Supl 1):67-75.
- Feingold, DL; Conte, S; Cekic, V. et al. A prospective comparison of patients after open and laparoscopic colon resection. Surg Endosc 2003, 17(Suppl):S108.
- Hong, D; Tabet, J; Anvari, M. Laparoscopic vs. open resection for colorectal adenocarcinoma. Dis Colon Rectum 2001;44:10.
- EAES. Asociación Europea de Cirugía Endoscópica. Reunión de Consenso resección laparoscópica de cáncer de recto. Lisboa. Junio 2002.
- Weeks, JC; Nelson, H; Belber, S. et al. Short-term quality-of-life outcomes following laparoscopic-assisted colectomy vs. open colectomy for colon cancer. A randomized trial. JAMA 2002;287:321-8.
- Ng, CS; Whelan, RL; Lacy, AM; Yin, AP. Is minimal access surgery for cancer associated with immunology benefits? Work J Surg June 30, 2005.
- Chen Ch, Yamada, H; Sato, M. et al. Long term outcome of laparascopic surgery for colon rectum cancers. Digestive Endoscopic 2005;17(3):91-97.
(*) Profesor Principal de Cirugía Universidad Peruana Cayetano Heredia. (**) Clínica San Felipe.
(***) Universidad Peruana Cayetano Heredia. (****) Instituto Peruano de Seguridad Social. |
