Síndrome Doloroso en Gastroenterología
Juan Combe Gutiérrez(1)
Los humanos tienen frecuentemente dolor en el abdomen, siendo la causa más frecuente de consulta al médico gastroenterólogo.
Su alta prevalencia conlleva un costo significativo, sea por el hecho de impedir o interferir con la labor propia del paciente o el inherente al estudio de la causa de este dolor abdominal. El estudio y tratamiento de los pacientes con dolor crónico abdominal suele muchas veces ser muy demandante de recursos médicos.
El dolor abdominal a diferencia de otros como el de la piel, es una sensación esencialmente subjetiva que la mayoría de veces no puede ser explicada por la localización y/o extensión de algún órgano o tejido. Es así que un paciente con una úlcera duodenal pequeña puede referir o manifestar un dolor epigástrico intenso mientras que otros con una úlcera de mayor tamaño o más profunda e incluso penetrante puede manifestar solo un leve dolor, incluso no tenerlo.
Estas variaciones podrían ser explicadas considerando los mecanismos fisiopatológicos, neurofisiológicos y psicosociales que se encuentran asociados a la manifestación de la sensación dolorosa.
A nivel fisiopatológico los factores a considerar principalmente son la naturaleza y la progresión del agente agresor, la eventual lesión previa en la misma localización que la actual y los patrones de motilidad a nivel local.
Los factores neurofisiológicos implicados incluyen la naturaleza de los receptores sensoriales viscerales, la organización de los mecanismos de transmisión de la información dolorosa del abdomen al SNC y su amplio rango de elementos modificadores de estas transmisiones.
Así mismo, los factores psicosociales como personalidad y costumbres culturales tienen un efecto en la interpretación de la sensación dolorosa.
La tarea fundamental de los médicos que asisten a pacientes con dolor abdominal es eliminar o disminuir el sufrimiento y angustia que desencadena la percepción de esta sensación dolorosa.
Neuroanatomía y neurofisiología
del dolor abdominal
Se sabe mucho más acerca del dolor “somático” (especialmente cutáneo) que sobre el dolor abdominal “visceral”.
Existen diferencias neuroanatómicas, funcionales y clínicas entre la nociocepcion visceral abdominal y la de piel. La piel está mucho más densamente inervada que las vísceras abdominales. Esto explicaría por que el dolor de la piel es usualmente más claro y preciso de definir e identificar que el visceral.
A diferencia del dolor de localización epidérmica, el dolor visceral es transmitido como resultado de una hiperalgesia hacia áreas muy alejadas del lugar injuriado.
Por otro lado, el estímulo doloroso de la piel puede dar origen a una gran variedad de sensaciones, mientras que una injuria visceral importante muchas veces manifiesta una sensación de disconfort o dolor vago, impreciso, inespecífico, difícil de explicar y precisar.
Existe una gran variedad de estímulos potencialmente dañinos que no causan dolor en los órganos abdominales (pinchazos, calor, cortes, estimulación eléctrica, etc.); sin embargo, se han identificado hasta 4 clases de estímulos sobre las terminaciones nerviosas que producen dolor abdominal:
1. Distensión y contracción.
2. Tracción, compresión.
3. Estrujación
4. Irritación química.
Los receptores viscerales mediadores de estas res- puestas se ubican en:
• Pared de órganos tubulares huecos.
• Serosa (peritoneo).
• Mesenterio
• Mucosa
Los receptores ubicados en la mayoría de las estructuras anatómicas abdominales parecerían responder a todos los estímulos y los instalados en la mucosa responderían primariamente sino de manera exclusiva a los estímulos químicos.
En términos de respuesta a fuerzas mecánicas, se han identificado a receptores de tensión que se encuentran en la capa muscular de los órganos tubulares huecos, así como también en submucosa y muscularis mucosae. La sensación dolorosa se despierta cuando hay incremento de la tensión a ese nivel, debido a distensión o contracción vigorosa, que no esté asociada como habitualmente, a un incremento del diámetro del órgano.
Los receptores en la serosa y mesenterio responden a los estímulos de estrechamiento y torsión respectivamente. Los receptores de la serosa (cápsula) del hígado responden a una distensión rápida del órgano, tal como se ve en la insuficiencia cardíaca derecha.
Los receptores del mesenterio suelen activarse en las torciones de ovario o sigmoides.
Por otro lado, existe una gran variedad de sustancias químicas capaces de estimular receptores de dolor en los órganos abdominales. Sin embargo, de interés práctico es también la activación de los receptores por sustancias que se liberan en presencia de inflamación, hipoxia, isquemia y necrosis. Estas incluyen bradiquininas, sustancia P, serotonina, histamina y algunas prostaglandinas. De todas, las bradiquininas parecieran ser las más importantes.
Se ha especulado incluso que estas sustancias estimu-larían no solo los receptores mucosos o serosos, sino también los ubicados en la capa muscular. Esto explicaría de alguna manera el porque la aplicación experimental de ácido directamente sobre una úlcera gástrica muchas veces no produce dolor.
Por lo tanto, en la mayoría de condiciones clínicas la experiencia subjetiva de dolor abdominal es el resultado de múltiples estímulos.
Es así por ejemplo, que el dolor en el cáncer de páncreas resulta de una combinación de estímulos como la estimulación sobre la serosa, compresión de vasos, esti- mulación de receptores en el mesenterio y probablemente infiltración de nervios, así como también de obstrucción del conducto pancreático con hipertensión ductal y pancreatitis focal.
La mayoría de nervios viscerales ubicados en la cavidad abdominal no participan en la percepción del dolor. La pared intestinal contiene muchas neuronas sensitivas cuyas porciones somáticas se disponen en los plexos sub-mucosos y mesentéricos
Estos nervios que forman parte del sistema nervioso enteral autónomo participan en la regulación de la motilidad y de las secreciones, no transmiten información al sistema nervioso central y no tienen participación conocida en la nociocepcion.
Otras terminaciones nerviosas de las vísceras abdo- minales se proyectan hacia el sistema nervioso central conjuntamente con las fibras parasimpáticas a través del nervio Vago. Estas transmiten información concerniente a osmolaridad local, ph, concentración de nutrientes y distensión, muy poca de esta información alcanza niveles de conciencia y ninguna de estas se asocia a la sensación de dolor.
El mecanismo neuronal que participa en la sensación de dolor incluye tres niveles neuronales desde la víscera abdominal hasta la corteza cerebral (Figura 1).
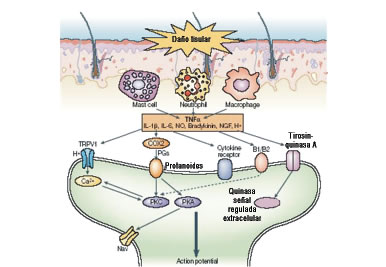 |
| Figura 1 |
La primera neurona incorpora la víscera y la médula espinal, la segunda, la médula y el tronco cerebral y la tercera del tronco cerebral con el tálamo, la corteza cerebral y/o el sistema límbico.
Después de dejar el órgano o víscera abdominal, la vía nerviosa atraviesa el plexo autonómico adyacente donde además de tejido nervioso existen vasos sanguíneos. Estos plexos confluyen para formar gangliones, de aquí las fibras se dirigen junto con el nervio esplácnico hacia la cadena simpática que se ubica paralelamente a ambos lados de la médula espinal, comunicándose con ella mediante rami-ficaciones de sustancia blanca, ingresando posteriormente a los cordones dorsales posteriores de la médula.
La neurona postsináptica empieza en el cordón posterior, cruza la médula y se dirige hacia el lado contra lateral ascendiendo luego por el cuadrante ventrolateral, principalmente por el tracto espinotalamico (Figura 2).
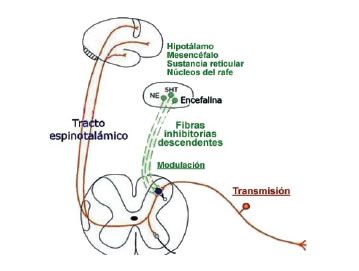 |
| Figura 2 |
Localización del dolor abdominal
Es común y algunas veces frustrante que el paciente tenga dificultad para localizar con precisión el dolor abdominal.
El dolor abdominal se hace difícil de localizar debido a la escasez de fibras nerviosas aferentes de los órganos intra-abdominales. Es así que del total de las fibras nerviosas procedentes de las vísceras u órganos abdominales a la médula espinal sólo un 10% transmiten estímulos dolorosos. La región del abdomen donde se experimenta o siente el dolor es expresión de las características de los nervios aferentes que inervan la estructura estimulada dolorosamente.
Muchos órganos intra-abdominales se originan em-briológicamente como estructuras de la línea media, por tal motivo su inervación es simétrica y bilateral.
Cuando el dolor abdominal esta claramente localizado lateralmente es originario en alguno de los pocos órganos cuya inervación es predominantemente lateralizada. Ejemplo de esto son los riñones, uréteres, ovarios; o también de estructuras con inervación mayormente somática que visceral.
Algunos órganos con inervación bilateral pueden además tener una predominancia dolorosa de un lado sobre otro, resultando por lo tanto una mayor percepción dolorosa más allá de la línea media. Ejemplo de esto es el colon ascendente, el colon descendente y la vesícula.
Los segmentos de la médula donde van a llegar los nervios aferentes desde las vísceras y órganos abdominales van a determinar la localización del dolor en el abdomen (Figura 3).
Dolor abdominal referido
Otra de las características del dolor abdominal es su propensión a ser identificado en un lugar distante al órgano afectado.
Usualmente es una sensación urente, profunda, percibida comúnmente a la superficie corporal, con dos características asociadas que son hiperalgesia en la zona dérmica e incremento del tono muscular de la pared abdominal.
En general, el dolor abdominal referido está asociado con los dermatomas cutáneos cuyos nervios aferentes ingre-san conjuntamente con los de la estructura nerviosa que transmite la sensación dolorosa abdominal.
El conocimiento de los patrones característicos de dolor abdominal referido suele ser muy útil para realizar un diagnóstico. Por ejemplo, el tracto biliar es inervado por los nervios viscerales que ingresan a la medula a nivel de T5 - T9, por lo tanto la sensación dolorosa por una injuria a nivel biliar transmitida a través de las fibras nerviosas aferentes al ingresar a la medula se transfiere a los dermatomas cutáneos con inervación en T5 - T9 los cuales corresponden a la región dorsal, del hombro derecho y la escápula del mismo lado.
Dolor abdominal crónico
El dolor abdominal crónico casi siempre es consecuencia de una patología subyacente. Sin embargo, aún sea este intenso y limitante algunas veces puede ocurrir sin la presencia del estímulo nocioceptivo sobre la víscera abdominal.
Un ejemplo de esto se da en la pancreatitis crónica, donde el dolor abdominal persiste durante mucho tiempo después que la inflamación y la distensión ductal se han resuelto.
Varios son los requerimientos que pueden contribuir a la persistencia del dolor abdominal. Uno de estos está en relación a las neuronas que participan de los circuitos sensitivos las que sufren algún tipo de daño en sus fibras aferentes o en las fibras inhibitorias durante un tiempo prolongado.
La otra alteración podría estar dada por los cambios en la síntesis de los compuestos que actúan como neurotransmisores, llevando a una sensibilidad y excitabilidad incrementadas, las cuales algunas veces persistirían incluso cuando la injuria inicial se ha resuelto.
Dolor abdominal agudo
El objetivo fundamental para los médicos que asistimos a los pacientes con dolor abdominal agudo es identificar rápida y eficientemente la probable causa que lo esté originando.
El diagnóstico en éste como en todos los otros casos debe ser el medio para alcanzar una terapia específica y eficaz que permita resolver el problema de salud.
Un adecuado interrogatorio al paciente así como un minucioso examen físico son los pilares prioritarios y fundamentales para alcanzar el objetivo final de desaparecer o disminuir el dolor.
La localización y expresión topográfica del dolor originario en una víscera abdominal se expresa en la Tabla 1.
Por otro lado, la apreciación del dolor abdominal es siempre subjetiva y está determinada por factores culturales, de personalidad, experiencias previas con dolor similar o diferente, así como del evento desencadenante del mismo. Todo esto hace que la expresión de la sensación dolorosa así como su percepción e interpretación sea una tarea difícil.
Así pues, cuando el paciente se encuentra con dolor en un ambiente nada familiar y bajo la sistemática evaluación del médico, su capacidad para interpretar y describir lo que está sintiendo se ve alterada, por lo tanto es importante que el médico sea receptivo, tolerante y respetuoso para escuchar lo que el paciente nos manifiesta sobre su sensación dolorosa, siendo muchas veces mejor el escuchar atentamente evitando interrumpirlo, pudiendo al final realizar las preguntas que se estimen convenientes.
Otras veces es importante preguntar para aclarar o precisar lo que el paciente entiende por determinados “conceptos”. Por ejemplo lo que entiende como cólico, gastritis, alimentos condimentados, etc., debido a que estos conceptos muchas veces no tienen el mismo significado entre los pacientes.
Otro factor a considerar en la evaluación de la sensación dolorosa es el relacionado al tiempo. Esto debido a que las causas de dolor abdominal agudo pueden muchas veces ser identificadas por su tiempo de aparición y progresión.
Por ejemplo, una ruptura de víscera o un vaso hacia la cavidad peritoneal, un aneurisma disecante roto, una obstrucción biliar o ureteral por litiasis, usualmente se acompañan de dolor severo, súbito, que se inicia y progresa en minutos. Otras condiciones clínicas como pancreatitis o colecistitis tienen un período de tiempo más prolongado para alcanzar el mayor pico de dolorobilidad y algunas otras como la apendicitis, diverticulitis, y la obstrucción biliar son las que mayor tiempo utilizan.
Otra pregunta de interés que debería siempre efectuarse es la relacionada a la situación o acción que se realizaba cuando empezó el dolor abdominal. Eso debido a que algunas personas con dolor tipo “cólico” podrían responder que empezó súbitamente y otros con un cuadro apendicular seguramente responderían que en algún momen- to por la mañana.
Un aspecto adicional sobre el dolor abdominal a considerar es el identificar lo que intensifica y lo que alivia este dolor. Así por ejemplo, si el dolor abdominal disminuye con la evacuación intestinal, podría ser el colon el órgano afectado. Si el dolor se asocia al pasar los alimentos, el esófago sería el implicado. Si el dolor se agrava por cualquier acto que movilice el peritoneo, sugiere peritonitis, el cual incluso se agrava con la tos y la respiración profunda.
Del mismo modo, el dolor producido por la úlcera duodenal calma o incluso desaparece con la ingesta de alimentos, otros como el producido por una colecistitis o pancreatitis disminuyen el apetito e incluso se exacerban con la ingesta.
Es por lo tanto importante tratar de encontrar si existe relación entre el alivio o agravamiento de la sensación dolorosa y algún factor, para poder así ayudar a la identificación de la causa desencadenante e iniciar una acción correctora o terapéutica.
El otro pilar de la estructura médica para el enfoque del dolor es el examen físico del paciente.
Los signos críticos de un abdomen que nos indican peritonitis u obstrucción intestinal nos orientan rápidamente a una necesidad quirúrgica.
Sin embargo, existen otras condiciones a tener en cuenta durante el examen físico de un paciente con dolor abdominal.
Así por ejemplo, un síndrome purpúrico identificado en la piel, puede acompañarse de dolor abdominal y ser expresión de un compromiso trombocitopenico en el intestino conocido como Henoch - Schonlen.
La presencia de ictericia dirige nuestra atención hacia un proceso hemolítico, obstrucción de la via biliar o enfermedad hepática. Un compromiso de la frecuencia cardíaca puede ser expresión de un fenómeno embólico a nivel intestinal o esplénico.
La insuficiencia cardíaca derecha puede también producir dolor en el hipocondrio derecho y este es debido a la congestión pasiva del hígado con distensión de la cápsula.
Un aspecto especial a considerar es el dolor abdomi- nal en los pacientes de edad avanzada. Estos pacientes normalmente dan información pobre, debido a que tienen una capacidad disminuida de percibir la sensación dolorosa, interpretarla e incluso manifestarla.
Muchas veces reciben medicación múltiple que va a incrementarla discapacidad de procesar la sensación dolorosa desencadenada.
Todo esto conlleva muchas veces a una demora en el diagnóstico de la situación y la etiología de la misma, con un incremento considerable de la morbilidad y mortalidad. Por lo tanto, es recomendable no menospreciar cualquier indicio pequeño o confuso, poco claro que nos haga sospechar de dolor abdominal. Por el contrario muchas veces esto es ya manifestación de algún grado de compromiso importante de los órganos intra-abdominales cuyos signos de alarma no están siendo adecuadamente procesados por el paciente de edad avanzada.
Dolor abdominal crónico
En los pacientes con dolor abdominal crónico, la determinación del patrón de presentación es un factor que ayuda a identificar su etiología.
Un dolor crónico leve, intermitente, con largos períodos de nomalidad entre los episodios dolorosos, generalmente es consecuencia de una lesión benigna o funcional.
Un dolor abdominal crónico que toma más tiempo o tiene períodos asintomáticos de menor duración casi siempre tiene una asociación a patología de algún órgano.
Otra de las causas de dolor abdominal crónico es el ahora denominado trastorno digestivo funcional que si tiene una característica similar al dolor ulceroso recibe el nombre de dispepsia no ulcerosa y si tiene una característica similar al dolor intestinal se cataloga como dispepsia tipo dismotilidad, ambas son crónicas, de difícil manejo y sin alteraciones estructurales ni anatómicas claramente definidas aún.
No debemos olvidar que cuando una persona experimenta dolor abdominal agudo, este se resuelve una vez se le aplique el tratamiento específico. Así mismo, cuando el dolor se hace crónico se debe también manejar los otros aspectos como la situación de dependencia que se genera, pérdida de su autonomía, interferencia en su trabajo y pérdida de su autoestima. Todo esto genera ansiedad, pérdida del sueño, fatiga, pérdida de la líbido y depresión.
Bibliografía
- Bridges D. British Journal of Anesthesia: 2001;87(1):12-26.
- Boswell et al. Evidence based practice guidelines in manage-ment of chronic Spinal Pain, Pain Physician 2007;10:25-29.
- Cabrera Valencia J. Fisiopatología del dolor. Diagnóstico 2007;46(4).
- Klein K. Approach to the patient with abdominal pain. In textbook of Gastroenterology. Yamada T edit., Lippincott, 2001, USA.
1 Profesor de la Universidad Peruana Cayetano Heredia (UPCH). Jefe del Servicio de Gastroenterología y Endoscopía Digestiva del Instituto Nacional de Enfermedades Neoplásicas, Lima - Perú. |
