Presión arterial: medición en casa
Guillermo Quiroz Jara (1)
Introducción
La presión arterial es un fenotipo clínico importante que traduce el estado del flujo sanguíneo y de la resistencia periférica, el primero en relación directa con el volumen expulsado por el corazón en un minuto (gasto cardiaco) y la segunda, con el tono vasomotor, ambos dependientes de una multiplicidad de variables, unos genéticos y otros fisiológicos, de cuyo funcionamiento equilibrado depende que las cifras tensionales se mantengan dentro de los límites aceptados como normales; entre estos últimos, el volumen sistólico, la frecuencia cardiaca, la reabsorción de sodio y agua, los cambios neuroendocrinos, el estado psicológico, etc.
En las décadas postreras del siglo pasado, los estudios observacionales, venían cuestionando la metodología de registro tensional, particularmente la del consultorio, al advertir que las cifras normales no indicaban necesariamente normotensión ni las altas hipertensión, punto de partida para las nuevas definiciones y conceptos que hoy conocemos de pre-hipertensión, presión normal, hipertensión sistólica aislada, hipertensión nocturna, hipertensión de mandil blanco y la más reciente, hipertensión enmascarada. Se confirmó que la forma de medir la presión, el aparato que se usa y el lugar en que se realiza, influyen grandemente la interpretación de los valores, tanto en normotensos como en hipertensos.
Efectivamente, en más de cien años de medición con el método auscultatorio usando el esfigmomanómetro mercurial y aún cuando sigue siendo de gran utilidad para el diagnóstico y manejo de la hipertensión, cada vez es más evidente que nos brinda una información incompleta y a menudo errónea del verdadero estado de la presión arterial. “En la actualidad existe cada vez más evidencia que demuestra que midiendo la presión únicamente en el consultorio del médico no se puede determinar el valor verdadero de la presión de un paciente” (1). “A pesar de los grandes avances en el conocimiento de la etiopatogenia y fisiopatología de la hipertensión arterial, persisten aún importantes disarmonías en su manejo y seguimiento, que en gran parte se derivan de los diversos factores que distorsionan su medición” (2).
El monitoreo ambulatorio de la presión arterial (MAPA) durante 24 horas significó una gran contribución al conocimiento de las eventualidades que subyacen la interpretación correcta de la presión arterial y su elevación sostenida, que es como se define la hipertensión, a diferencia de la presión alta episódica, transitoria, que sin duda no es hipertensión y que comprende las cifras altas encontradas en forma fortuita, por lo general después de un contratiempo, disgusto, cólera, a menudo acompañadas de molestias imprecisas, cefalea o neurovegetativas, sin carácter persistente, que el paciente atribuye a dicha elevación, cuando bien podría ser al revés, que la molestia haya desencadenado el incremento tensional. Siendo útil para diagnosticar la hipertensión verdadera, la nocturna, la del mandil blanco y la enmascarada, el MAPA tiene algunos reparos que han impedido su aceptación por lo expertos como método universal de diagnóstico: presencia de artefactos si no se relaja el brazo, interrupción del sueño produciendo picos nocturnos inadvertidos, no superioridad sobre la medición diurna en casa, costo elevado.
Medición en casa
Por todo lo anterior, un nuevo método de medición surgió con fuerza hace un par de décadas, la Medición en Casa (MEC), que se ha venido perfeccionando con la experiencia de uso y los estudios clínicos, como método alternativo y complementario a las del consultorio, ya que suministra cifras en diferentes circunstancias, en el momento y lugar que se desee, eliminando así la inevitable influencia emocional y ambiental que el medirse fuera del habitat puede acarrear. Además, tiene dos valiosas ventajas, es útil para evaluar la eficacia medicamentosa en los hipertensos tratados y que sus datos correlacionan mejor con el daño al órgano diana y con la mortalidad cardiovascular.
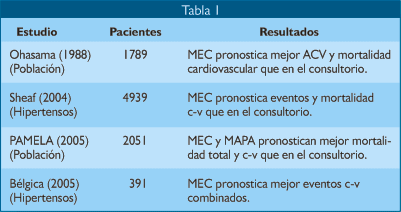
La literatura menciona cuatro estudios clínicos, dos en normotensos y dos en hipertensos, comparando la MEC con la del consultorio, demostrando efectivamente el mejor poder pronóstico del MEC (Tabla 1). El estudio Sheaf y el Pamela, son representantes de cada grupo y los revisaremos a continuación.
 |
| I. Fuente: Adaptado de Biondi B, Cooper DS. The clinical significance of subclinical thyroid dysfunction. Endocr Rev. 2008;29(1):76-131. |
El estudio SHEAF (3) comprendió 4939 pacientes de la 3ª. edad tratados durante 3 años, con PA >140/90 en consultorio y >135/85 en casa, verdaderos hipertensos, a fin de evaluar su poder pronóstico para detectar combinación de eventos: IMA, ACV, hospitalización y mortalidad. Los resultados demostraron que la MEC por cada elevación de 10mmHg en la presión sistólica el riesgo cardiovascular se elevó 17% y por cada elevación de 5mmHg en la presión diastólica se elevó 11.7%, en cambio, para las mismas elevaciones en consultorio no hubo aumento del riesgo, concluyendo los autores: “Nuestros hallazgos sugieren que la medición de la presión arterial en casa proporciona una mejor información pronóstica que la medición en el consultorio. Por ello, la PA debe ser medida sistemáticamente en casa en pacientes hipertensos en tratamiento farmacológico”.
El estudio PAMELA (4) fue diseñado para evaluar si la presión ambulatoria rinde mejor pronóstico de mortalidad que la medición en consultorio en la población general, comparando esta última con la MEC y el MAPA en 2051 personas seguidos durante más de diez años (131 meses). Los tres demostraron tener relación directa con el riesgo de mortalidad cardiovascular y total. Sin embargo, fue mayor con la MEC y el MAPA que con la del consultorio, mayor para presión sistólica que para presión diastólica y mayor para la presión nocturna que para la diurna, como se ve en la Figura 1, confirmando de paso que no había diferencia pronóstica entre la presión diurna del MEC y la del MAPA.
En cuanto a los valores de presión, las mediciones en casa son más bajas que en el consultorio: 135/85 en casa corresponden a 140/90 mmHg del consultorio, por tanto, en medición casera, si la PA persiste por encima de 135/85 mmHg, el paciente debe ser considerado hipertenso y si la lectura es <125/75mmHg, la probabilidad de que el paciente sea hipertenso es lejana (5). No todas las guías concuerdan con las cifras mencionadas, la British Medical Association considera normal <130/80mmHg (2).
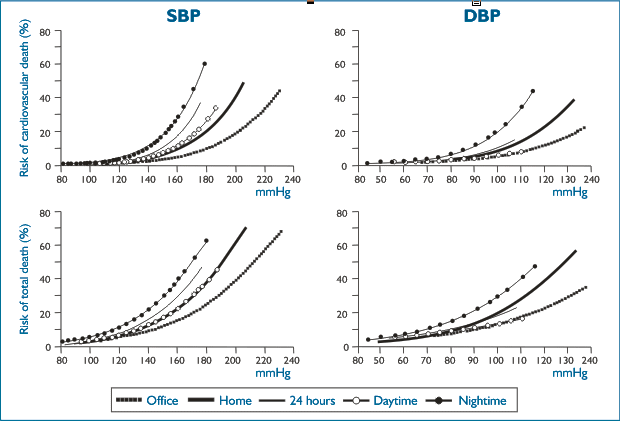 |
| Figura 1. Riesgo de muerte cardiovascular y total a médica que aumenta la presión, comparando medición en consultorio en casa, en MAPA, diurna y nocturna. (SBP = presióm sistólica; DBP = presión diastólica). |
Equipos
La medición de la presión arterial puede ser voluntaria e involuntaria, en este último caso se incluyen la medición con el tensiómetro clásico y el MAPA, ambos en el consultorio u hospital. En cambio, la medición en casa, voluntaria, que permite la automedición por el paciente, solo es posible con los aparatos digitales modernos, semiautomáticos o automáticos, según el inflado del maguito sea realizado por la persona o lo haga el mismo aparato, respectivamente. Estos aparatos emplean el método oscilométrico que analiza la onda del pulso, y sus características se enumeran en la Tabla 2.
 |
Según la Sociedad Europea de Hipertensión (6) la validación de los aparatos la realizan dos observadores en 33 pacientes, comparando 4 mediciones del aparato digital con 5 del mercurial alternativamente. Son aprobados si las mediciones sistólica y diastólica están dentro de 5mmHg de uno a otro en por lo menos 2 de cada 3 lecturas en 22 de los 33 pacientes. Sin embargo, en la práctica diaria, puede ocurrir que en ciertos pacientes se repitan errores mayores de 5mmHg, a pesar de que el aparato fue validado, por lo que la validación mejora pero no garantiza la exactitud de las mediciones.
Si el médico decide que el paciente amerita tener un aparato en casa, debe darle algunas recomendaciones:
·Si se mide la presión luego de una situación estresante (cólera, mala noticia, discusión), si ha tomado licor, ansiolíticos, broncodilatadores o si acaba de culminar un ejercicio, anotar dicha circunstancia.
·Se debe explicar claramente al paciente que es frecuente encontrar variabilidad en las mediciones, por ser respuestas del organismo a la dinámica de la vida. De estar en tratamiento, no añadir dosis sin consultar.
El paciente debe llevar el aparato al consultorio para el médico comprobar que esté validado y explicarle su uso correcto de acuerdo a las instrucciones del inserto, para luego comparar sus lecturas con las de su propio tensiómetro (comprobadamente calibrado), haciendo -con el paciente sentado- 5 mediciones secuenciales cada 30 segundos y teniendo en cuenta que los valores irán disminuyendo progresivamente, pudiendo alcanzar los 10 mmHg entre la primera y la última, Figura 2 (2).
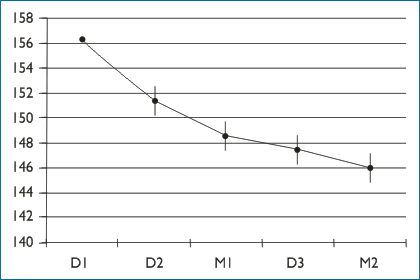 |
| Figura 2. Disminución gradual de la presión arterial en 5 mediciones consecutivas cada 30 segundos usando el aparato digital (D) y el mercurial (M). (Tomado de Hypertension July 2008). |
|
Utilidad en la clínica
El MEC es un método importante para el diagnóstico y seguimiento de los pacientes, para lo cual debemos cumplir las normas de uso:
• Para DIAGNÓSTICO
- Recolectar un mínimo de 14 mediciones (2 lecturas x 7 días) descartando las del primer día (total 12).
- La Sociedad Europea de Hipertensión recomienda en algunos casos 2 lecturas matinales y 2 nocturnas durante 7 días, que descartando las del primer día da un total de 24 lecturas.
• Para monitorear TRATAMIENTO
- Iniciar las mediciones 5-7 días de estar tomando las medicinas.
- Medir y anotar de inmediato salvo que el aparato tenga memoria.
- Dos veces al día, por la mañana, preferible antes de la medicina y por la noche.
- Para el largo plazo, aplicar lo mismo 1/semana.
- Si se sospecha imprecisión, recurrir al MAPA.
• Para PRONÓSTICO
- El aparato registra y almacena la frecuencia de pulso en las condiciones habituales al igual que la presión, por lo que es sumamente útil para el pronóstico, al haberse demostrado que cuanto menor la frecuencia cardiaca habitual, menor el riesgo cardiovascular y mejor el pronóstico, Figura 3.
 |
| Figura 3. Cuando la frecuencia cardiaca en casa estuvo >70/m y la presión por encima de 135 mmHg el riesgo cardiovascular fue el doble que cuando estuvieron por debajo de dichas cifras. |
En suma, la MEC nos proporciona los siguientes beneficios (7):
- Es sencilla, voluntaria, comparable y repetitiva.
- Proporciona valores más fisiológicos durante el día.
- Elimina la subjetividad.
- Detecta la hipertensión de mandil blanco.
- Detecta de la hipertensión enmascarada.
- Monitorea mejor el tratamiento farmacológico.
- Correlaciona mejor con la morbi-mortalidad cardiovascular.
- Es costo-efectiva.
Sin embargo, también tiene debilidades:
• Descalibración del aparato
• El hecho que un aparato haya pasado la prueba de validación no significa que dará lecturas seguras en todos los pacientes
• En la práctica diaria, puede ocurrir que en ciertos pacientes se repitan errores >5mmHg, a pesar de que su aparato pasó la validación
• No proporciona datos nocturnos
• “Psicosis” de tensiómetro: medición compulsivo/adictiva, frente a cualquier molestia.
Una debilidad del MEC derivada de la práctica clínica diaria es el falseamiento de las cifras, lo que podría perjudicar el tratamiento:
· Involuntariamente: Los pacientes suelen medirse exclusivamente cuando presentan molestias (cefalea, cólera, ansiedad, etc) registrando cifras altas, que aunque transitorias, son las que entregan a su médico, mal induciendo a modificaciones terapéuticas innecesarias.
· Voluntariamente: Algunos hipertensos comunican a su médico valores más bajos de los reales (para justificar la suspensión unilateral de su medicina: costo, aburrimiento, etc). Al respecto, Johnson y cols. (8) hicieron el siguiente interesante estudio:
• Se entregaron a pacientes hipertensos -sin que sepan- aparatos con memoria.
• 20% de las lecturas registradas por los pacientes tenían un error de >10mmHg más bajas que las que registró el aparato.
• Las lecturas erróneas fueron mayores en los pacientes con hipertensión mal controlada.
• Conclusión: Los pacientes hipertensos en tratamiento tienden a hacer que sus lecturas de casa sean mejores de lo que son. En ellos, recomendar aparatos con memoria.
Contraindicaciones
• Relativa: El método oscilométrico no siempre trabaja bien en pacientes con arritmias (fibrilación auricular).
• Relativa: Evitar recomendar a pacientes ansiosos que atribuyen cualquier molestia a su PA. Se aferran tanto a las cifras que exigen conocerlas para poder proseguir en sus actividades.
• Absoluta: limitación intelectual.
Conclusiones
• La MEC es un valioso auxiliar de la medición en consultorio.
• La MEC es una forma simple y barata de obtener un buen número de presiones representativas en un periodo largo de tiempo, no afectado por el efecto de mandil blanco ni por otros factores que intervienen cuando se miden en el consultorio.
• Se trata de alejar lo más posible la inevitable influencia psicológica y ambiental sobre las cifras tensionales.
• Cada vez se reconoce más su valor para el diagnóstico y seguimiento de los pacientes, siempre y cuando estos y sus médicos tratantes cumplan las recomendaciones detalladas.
• El término medición en casa, no implica necesariamente que solo ahí se registre la medición, es posible y debe motivarse la medición en el trabajo, en el ambiente rutinario diurno del paciente, lo que nos dará una mejor aproximación a las cifras cotidianas reales.
• “Dada la evidencia acumulada sobre el valor de la medición de la PA en casa, ha llegado el momento de incorporarla en el manejo rutinario de los pacientes” (8).
Bibliografía
- Verbeck WJ, Kroon AA. The optimal scheme of self blood pressure measurement as determined from ambulatory blood pressure readings. J Hypertension 2006;24:1541-1548.
- Pickering T. Call action on use and reimbursement for home blood pressure monitoring.: Scientific Statement. Hypertensión, 2008;52:1-9.
- Bobrie G, Chatellier G, GenesN. Cardiovascular Prognosis of "Masked Hypertension" detected by Blood Pressure Self-measurement in Elderly Treated Hypertensive Patients. JAMA. 2004;291:1342-1349.
- Sega R. Prognostic value of ambulatory and home blood pressures compared with office blood pressure in the general population (PAMELA Study). Circulation 2005;111:1777.
- Mansoor GA, White WB. Self-measured home blood pressure in predicting ambulatory hypertension. Am J Hypertens 2004;17:1017-1022.
- Reims HM, Kjelsden SE, Mancia G. European Society of Hypertension Newsletter, home blood pressure monitoring. J Hypertension 2005;23:1431-1439.
- Verberk WJ, Kroon A, Kessels AG. Home blood pressure monitoring. JACC 2005;46:743-51.
- Johnson KA, Partsch DJ, Rippole LL. Reliability of self-reported blood pressure measurements. Arch Intern Med 1999;159:2689-2693.
1 Cardiólogo. |
