Alcohol y alcoholismo.
Carlos Saavedra Castillo (1)
Introducción
El alcohol, del árabe alkuhi (esencia o espíritu) es la droga más consumida en el mundo. Su utilización por el hombre, en forma de brebaje, se supone que data de los albores de la humanidad. La ingestión inicial vinculada con actividades religiosas dio paso a su consumo colectivo. Desde entonces se distinguieron dos grandes categorías de consumidores, aquellos que beben dentro de las normas sociales de responsabilidad y los que, desafortunadamente, pierden el control y se convierten en bebedores irresponsables (1).
El alcohol ocupa el primer lugar entre los riesgos para la salud en los países de las Américas -excepto en Canadá y Estados Unidos, donde ocupa el segundo lugar- según una publicación de la Organización Panamericana de la Salud (OPS/OMS) del 2005 (2).
Además la dependencia que origina esta sustancia ocasiona grandes pérdidas a las personas y a sus familias, pero un número cada vez mayor de expertos dice que el consumo excesivo total de bebidas alcohólicas es una amenaza aún mayor para la salud pública.
Matriestela Monteiro (mencionada por Sherman Sheryl (2), asesora Regional de OPS/OMS en materia de alcohol y abuso de sustancias tóxicas, dice: “El mayor error que se comete es pensar que el problema del alcohol es la dependencia del mismo o alcoholismo”, Además, Monteiro señala que “los homicidios, los accidentes de tránsito, los suicidios, las conductas violentas, la violencia doméstica, el abuso o el maltrato de niños y la negligencia ocurren en ocasiones en que se ha bebido mucho, pero la mayoría de esas personas no son alcohólicas”. También, plantea que las buenas políticas en Salud Publica deben estar orientadas hacia la prevención de las intoxicaciones, siendo la mejor manera disminuyendo el consumo, como existe en países indus- trializados, donde además se busca reducir el consumo total de alcohol.
En el Informe sobre la Salud en el Mundo 2002, de la Organización Mundial de la Salud (OMS) (3), se indicaba que el 4% de la carga de morbilidad y el 3,2% de la mortalidad mundial son atribuibles al alcohol y que éste representa el principal riesgo para la salud en los países en desarrollo con baja mortalidad, y el tercero en los países desarrollados.
En este panorama observamos que el consumo de alcohol constituye un problema que transciende lo individual y se va convirtiendo en un problema de salud pública, no solo por el consumo nocivo, sino por su asociación con conductas de alto riesgo y las prácticas sexuales concomitantes. De ahí que presente un alto grado de comorbilidad con los trastornos provocados por el uso de otras sustancias, en particular la dependencia de la nicotina, y con las infecciones de transmisión sexual. Datos recientes proporcionados por OMS (3) llevan a pensar que quizá exista una asociación entre los trastornos provocados por el alcohol y el VIH/SIDA.
En los países desarrollados, son atribuibles al alcohol el 9,2% de los años de vida ajustados en función de la discapacidad (AVAD) que se pierden, a resultas básicamente de trastornos neuropsiquiátricos (por ejemplo, la fármacodepen- dencia, la psicosis o la depresión) y de traumatismos no intencionales (colisiones en las vías de tránsito, quemaduras, ahogamiento y caídas). El consumo de alcohol contribuye más que cualquier otro factor de riesgo a las enfermedades, traumatismos, discapacidades y muertes prematuras en los países en desarrollo con baja mortalidad, donde es responsable de un 6,2% de los AVAD perdidos. A escala mundial, se estima que ha causado 1,8 millones de muertes, lo que equivale a un 3,2% del total de fallecimientos registrados en 2000 (OMS (4), 2005).
Beber hasta la intoxicación es una causa importante de los daños ligados al alcohol y el origen del mayor porcentaje de AVAD perdidos en los países con alta mortalidad, a resultas principalmente de episodios agudos como los traumatismos o ciertas enfermedades cardiovasculares. Los traumatismos, intencionales o no, son responsables de hasta un 10% de la carga mundial de morbilidad. El consumo de alcohol da cuenta de un 13% de los AVAD perdidos por traumatismos no intencionales y de casi un 15% de los perdidos por traumatismos deliberados (como suicidios u homicidios). La cantidad de alcohol ingerida en cada ocasión es uno de los principales factores que determinan tanto el riesgo de traumatismos como su gravedad. Este factor entra en juego en casos de conducción bajo los efectos del alcohol u otras situaciones que puedan dar lugar a traumatismos no intencionales. El consumo de alcohol es uno de los cinco grandes factores de riesgo de traumatismos causados por el tránsito.
El consumo de alcohol (5) se ha convertido en una preocupación de primer orden, tanto para responsables mundiales de la salud, como para las administraciones de los diferentes gobiernos de los países iberoamericanos. Las implicaciones sociales en el deterioro de la convivencia de la ciudadanía son complejas, afectando áreas básicas del bienestar común, a saber, accidentes de tránsito, convivencia familiar, conflictividad social, fracaso escolar, violencia (de género, doméstica, callejera), ausentismo laboral, etc.
Alcoholismo y sociedad en la actualidad
El consumo excesivo de alcohol es una de las causas más frecuentes de transgresiones sociales como violaciones y riñas, práctica de sexo sin medios de protección, abandono familiar y laboral.
Manuel Peña (5), Representante de OPS/OMS en el Perú, ha recordado que la OMS ha preparado un Informe sobre la Situación Mundial de la Seguridad Vial, el cual, por primera vez, brinda una visión más clara de la situación de la seguridad vial en 178 países.
En el caso del Perú, indicó, el informe reporta que en el 2007 se registraron 3,510 muertes por accidentes de tránsito en las pistas. El 18% de estas muertes corresponde a conductores y/o pasajeros de vehículos de cuatro ruedas, el 3% a ciclistas y el 78% a peatones. El 11% de muertes por accidentes de tránsito son atribuidas al consumo de alcohol y, a pesar de que contamos con legislación sobre el consumo de alcohol y conducción, la eficacia de la aplicación de estas leyes ha sido solo del 20%.
La segunda encuesta nacional de DEVIDA, del 2002 (6), nos mostraba que ese año, entre la población de 12 a 64 años, la prevalencia de vida de consumo de alcohol fue de 94,2% y que el inicio de consumo de alcohol se ha venido produciendo a edades más tempranas en los últimos años.
Saavedra (7) en su revisión de estudios epidemiológicos nacionales, encuentra que en la población urbano marginal de Lima, de acuerdo a la encuesta realizada por el INSM Honorio Delgado Hideyo Noguchi, se determinó una prevalencia de vida de 16.8% (1990). El mismo Instituto ha señalado prevalencias de Vida para Abuso y Dependencia de Alcohol de 5.3% (8.5% varones y 2.2 % mujeres, 2002) y 10 % para la Sierra (Ayacucho, Cajamarca y Huaraz) con 19.1 % para varones y 1.5% para mujeres, 2003.
Las detenciones policiales vinculadas a su uso alcanzan el 26% del total de arrestos; las muertes ocurridas en accidentes de tránsito se asocian al consumo de alcohol en más del 40% y entre las atenciones de emergencia por accidentes de tránsito y agresiones en siete centros hospitalarios de Lima, el uso de alcohol estuvo presente en el 41%. La III Encuesta Nacional de Prevención y Consumo de Drogas (8) (DEVIDA, 2006) revela que el alcohol representa el mayor índice de consumo (34.5 % de la población entrevistada había consumido en el último mes alcohol). Además, cerca de 500,000 encuestados reconocían en si signos de dependencia a alcohol, y que el mayor consumo de alcohol se da entre 26 y 35 años (74.0%). Es significativo encontrar que el riesgo de accidentes llega a ser el doble
-específicamente accidentes de tránsito- en los usuarios de alcohol, comparados con las personas que no reportan un uso actual o reciente.
Psicofarmacología del alcohol
El alcohol es una droga psicoactiva de gran consumo a nivel mundial, considerada como una “droga legal”, por cuestiones de interés de los Estados, que obtienen ganancias por los impuestos que genera su consumo.
El alcohol tiene un efecto bifásico sobre el cuerpo, lo cual quiere decir que sus efectos cambian con el tiempo. En la intoxicación aguda, al inicio el alcohol produce sensaciones de relajación y alegría, pero el consumo posterior puede llevar a tener visión borrosa y problemas de coordinación. Por esta razón, el alcohol queda clasificado dentro de las drogas de acción depresora. El consumo de alcohol inhibe gradualmente las funciones cerebrales, afectando en primer lugar a las emociones (cambios súbitos de humor), los procesos de pensamiento y el juicio. Si continúa la ingesta de alcohol, se altera el control motor, produciendo mala pronunciación al hablar, reacciones más lentas y pérdida del equilibrio.
El alcohol etílico o etanol, es el componente de las bebidas alcohólicas fermentadas como la cerveza o vino; y de los destilados como pisco, aguardiente, whisky entre otros.
El material que provee el azúcar determina el tipo de bebida alcohólica que se obtiene por fermentación de los azúcares. Así, el “vino” de las uvas, el “sake” del arroz o la cerveza de los granos como la cebada. El proceso de fermentación determina una concentración de alcohol etílico o etanol que llega al 15 %. Por el mecanismo de destilación se pueden obtener bebidas alcohólicas de mayor concentración, que fluctúa entre 40 a 50% de etanol.
La vía por la cual ingresa el alcohol es la oral, produciéndose el efecto de primer paso, es decir absorción en el intestino y estómago y metabolización por el hígado.
Las tasas de absorción, distribución, así como la depuración del alcohol, son modificadas por muchos factores. Por esta razón, los efectos en el comportamiento son descritos sobre la base de la concentración de alcohol en sangre (BAC, por sus siglas en inglés), y no de la cantidad ingerida.
En general, se necesita una tasa de alcoholemia de 0,04% (es decir, 40 mgr de alcohol por 100 mililitros de sangre) para producir efectos medibles en el comportamiento (9).
La concentración de etanol en sangre (9,10), permite predecir el grado de modificación conductual y cognitiva de un sujeto. Así, y con carácter estimativo, Bogen (1932), propuso una clasificación de los efectos del etanol esperables sobre la capacidad de ejecución, dependientes de las diferentes concen-traciones séricas de esta sustancia.
Esta clasificación se mantiene en la actualidad con escasas variaciones. Según esta clasificación, los diferentes niveles de concentraciones BAC den lugar a los efectos que siguen:
 |
| Gráfico 1. Causas mas frecuentes de hospitalización
entre
pacientes octogenarios. |
Por otra parte, el etanol cruza sin dificultad la barrera placentaria y la barrera hematoencefálica.
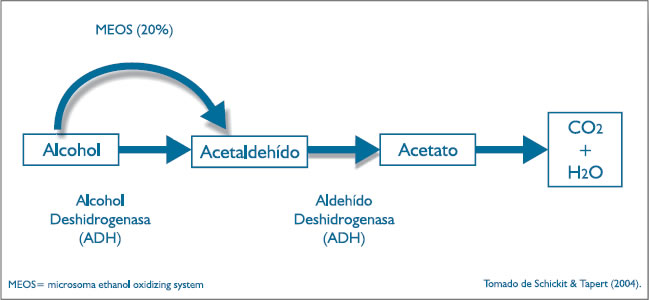
Con idéntica facilidad, el etanol accede a los pulmones desde el torrente sanguíneo y se vaporiza en el aire a una velocidad constante, siendo por ello posible determinar la concentración sérica de este alcohol desde los niveles contenidos en el aire exhalado, El etanol se metaboliza fundamentalmente por oxidación, transformándose en acetal- dehído (Gráfico 1).
En las situaciones de consumo oral, este proceso acontece principalmente en el hígado y se halla fundamen-talmente mediado por la enzima alcohol deshidrogenasa (ADH) (Alcohol: NAD oxidorreductasa, Peterson et al., 1983, mencionado en Aragón et al.(10) ).
Esta enzima cataliza la conversión reversible de los alcoholes a sus correspondientes aldehídos y cetonas utilizando NAD (Nicotinamida- Adenina-Dinucleótido) como cofactor:
Alcohol + NAD = Aldehído (Cetona) + NADH + H+
Existen también otros dos sistemas enzimáticos hepáticos que posibilitan esta misma reacción y que adquieren relevancia ante niveles muy elevados de alcohol o alguna deficiencia en el sistema principal. Estos dos sistemas son el llamado sistema microsomal oxidativo del etanol (MEOS) y el mediado por el complejo catalasa-peróxido de hidrógeno.
En un segundo paso, el acetaldehído producido es metabolizado a acetato, principalmente por la aldehído deshi-drogenasa hepática (ALDH).
 |
| Gráfico 1. Metabolismo del alcohol en la sangre. |
El etanol se metaboliza fundamentalmente por oxidación enzimática, transformándose en acetaldehído. La acumulación del acetaldehído en el organismo ha sido implicada en los efectos aversivos que produce el etanol. De este postulado se derivan la mayoría de las terapias farmacológicas utilizadas para combatir el alcoholismo, que tratan de impedir el metabolismo hepático del acetaldehído administrando inhibidores de la ALDH, como el disulfirán y la cianamida.
En humanos, el acetaldehído se encuentra en niveles elevados durante la intoxicación por etanol. Este fenómeno causa muy diferentes efectos, que en general son conocidos bajo el concepto sensibilidad al alcohol”, e incluyen: vasodilatación asociada a incrementos en temperatura cutánea, efectos subjetivos de calor y “flushing” facial, incremento de la tasa cardiaca y respiratoria, disminución de la presión sanguínea, producción de sequedad de la mucosa bucal y de la garganta, hecho que va asociado con broncoconstricción y reacciones alérgicas, náuseas y dolores de cabeza.
Las diferencias genéticas en las enzimas capaces de metabolizar el etanol pueden producir importantes variaciones en la biodisponibilidad de esta sustancia. En este sentido, el polimorfismo de la enzima alcohol deshidrogenasa (ADH) puede producir importantes diferencias en los niveles de etanol en sangre. Esto nos explica que el menor nivel de expresión de este enzima en mujeres, propicie mayores concentraciones de etanol en éstas que en varones, ante consumos idénticos.
También existen diferencias raciales, constatándose una menor actividad de la ADH en la mucosa gástrica de los orientales respecto a los caucásicos.
En lo referente a la eliminación del alcohol, se produce mayormente por el proceso de metabolismo, pero existe un escaso porcentaje de etanol que es eliminado, sin sufrir transformación alguna, mediante su incorporación a la orina, las heces, el sudor y el aire exhalado. De hecho, para las dosis y concentraciones de etanol consumidas habitualmente, solo el 1% de la eliminación está ligada a factores no metabólicos.
Existe una gran variabilidad en las velocidades y tasas de eliminación de etanol entre diferentes sujetos, pero se suele considerar que la media de la población elimina entre 10 y 20 mg. de etanol por cada 100 ml de sangre y hora. En esta velocidad no parece que la edad o el sexo sean factores determinantes, pero sí parece serlo la asiduidad de los episodios de bebida, ya que conforme aumentan éstos, aumenta también la capacidad metabólica y de eliminación del etanol.
Los más pronunciados efectos del alcohol (10) engloban alteraciones de la función del sistema nervioso, causando reducción de la ansiedad, desinhibición, intoxicación, alteraciones en la memoria y en el sueño. Altas concentraciones conducen a anestesia, coma y muerte. El alcohol, además, tiene efectos sobre otros sistemas de órganos, incrementando la circulación sanguínea, aumentando la pérdida de líquidos, disminuyendo la excitación sexual, al tiempo que aumenta la excitación física subjetiva sexual y la modificación de la digestión.
Tras el uso crónico de alcohol, se produce un daño cerebral significativo, dándose lugar a cambios en la personalidad, alteración en los patrones de aprendizaje, disminución en la función ejecutiva y mala coordinación. El alcoholismo crónico también afecta la función sexual normal, produce daños al hígado y aumenta las probabilidades de accidente cerebrovascular y la ampliación del músculo del corazón.
Múltiples formas de tolerancia se desarrollan en el uso crónico de alcohol, al igual que la denominada tolerancia cruzada con otros sedantes - hipnóticos. Asimismo, aparece la dependencia física, que se manifiesta por un síndrome de abstinencia caracterizado por ansiedad de rebote, ritmo cardíaco elevado, así como incremento de la presión sanguínea, náuseas y vómitos. Un más severo síndrome de abstinencia sigue tras dosis altas de alcohol, que pueden producir una hiperexcitabilidad potencialmente mortal del sistema nervioso, denominada "delirium tremens".
Efectos Neuroquímicos del Alcohol (9)
Los modelos animales son una herramienta fundamental en la evaluación de los efectos agudos y crónicos del alcohol sobre la neurobiología. Además, los grupos de roedores puros y la técnica del gen knock-out, constituyen un trampolín para los estudios de genética humana del abuso del alcohol. Por otro lado, el etanol modifica la función sináptica y contribuye a los nefastos efectos en la conducta como resultado de la intoxicación, pérdida de memoria, el refuerzo y la depen-dencia.
Aunque muchas drogas impactan en el funcionamien-to de varios de los sistemas de neurotransmisores, porque no existe un sistema neuronal que opere de forma aislada, los múltiples efectos del alcohol son particularmente dramáticos. Estos efectos van desde acciones específicas sobre las proteínas del receptor de canal en la membrana celular, hasta aquellos que afectan también, en forma inespecífica, la fluidez de la membrana. De otro lado y mediante su acción en múltiples sistemas de neurotransmisores, incluyendo GABA, dopamina, glutamato y opioides, afectan el sistema de refuerzo, que es vital para la supervivencia de una especie. Ciertamente, una función, así de importante puede tener múltiples circuitos neuronales redundantes. Además, los bajos niveles de neurotransmisores en el reforzamiento pueden ser responsables de la búsqueda de alcohol u otras sustancias de abuso en determinados individuos (11,12).
El consumo crónico del alcohol puede producir, como hemos visto, alteraciones en todos o en la mayoría de los sistemas y estructuras cerebrales (13).
 |
Tanto en animales como en humanos, ocurren alteraciones en la función del diencéfalo, las estructuras de lóbulo temporal, lóbulo frontal basal, corteza frontal y cerebelo, en tanto que las estructuras del núcleo caudado quedarían intactas. Las alteraciones neuropatológicas en las estructuras mesencefálicas y corticales se correlacionan con deficiencias en procesos cognitivos. En personas dependientes al alcohol, la corteza prefrontal parece vulnerable a efectos del etanol. Según Fadda y Rossetti, 1998 mencionados en un documento de la OPS/OMS (13), las alteraciones funcionales a nivel de cortex frontal desempeñarían un papel importante en el inicio y desarrollo de dependencia del alcohol. Luego del consumo prolongado de alcohol, es posible que las deficiencias en las funciones del cortex prefrontal debidas a lesiones neuronales, comprometan la toma de decisiones y la expresión de emociones, induciendo a una carencia y pérdida de control para reducir el uso de alcohol.
Alcoholismo
Término acuñado hacia mediados del siglo XIX, empleado como sinónimo de adicción. Es un serio y complejo fenómeno que consiste de factores psicológicos, eurobioló- gicos, genéticos y socioculturales que hacen difícil definirlo y darle tratamiento.
El alcoholismo es un significativo desorden de abuso de sustancia caracterizado por la búsqueda compulsiva de alcohol y su uso continuo, a pesar de las consecuencias negativas que genera en el individuo.
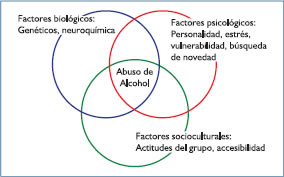
Aproximadamente, el 10% de individuos tiene proble-ma con el uso de alcohol (2,6,7,9,10). Los hombres son más propensos a abusar del alcohol que las mujeres y también muestran más incidencia de consumo pesado. Factores biológicos tales como predisposición genética; factores psicológicos que incluyen vulnerabilidad al estrés y necesidad de lo novedoso; y factores socioculturales que determinan actitudes del grupo y disponibilidad hacia el alcohol; todos en conjunto contribuyen a la vulnerabilidad para el alcoholismo de un determinado individuo (Gráfico 2).
 |
La OMS (7), utiliza el sistema de clasificación CIE 10, que coincide con el DSM IV -TR en la definición de dependencia de alcohol y reemplaza la categoría Abuso de Alcohol del DSM IV TR, por la de Consumo perjudicial de alcohol en el CIE 10. En ambos sistemas encontramos una serie de criterios diagnósticos. Así, en la dependencia encontramos un consumo excesivo y repetido de alcohol en un periodo de 12 meses, que incluye además los fenómenos de tolerancia y síndrome de abstinencia. Por el contrario en el diagnóstico de Abuso de Alcohol del DSM IV, encontramos un continuo que oscila entre episodios breves de consumo excesivo hasta consumos crónicos que causan problemas importantes, pero que no progresan a la dependencia y finalmente el consumo perjudicial de alcohol, definido -según la CIE- 10-, como una forma de consumo que afecta la salud física o mental.
Merece un apartado el síndrome de abstinencia, carac-terizado por la supresión de la ingesta de alcohol, luego de mantener un consumo significativo en forma prolongada y que en el transcurso de una seis u ocho horas del cese del consumo se presenta, caracterizado por una “tembladera leve” y sudores fríos; o por alucinaciones auditivas y visuales. Eventualmente, puede durar de cinco a seis días. Las alucinaciones sugieren un estado de pre delirium, cuya manifestación más severa es el Delirium Tremens, reconocible por confusión profunda o disminución del nivel de conciencia, agitación intensa agravada por fenómenos alucinatorios, que son vividos con gran angustia e ideas delirantes de perjuicio o daño. Con frecuencia se inicia en horas de la noche y, concomitantemente, pueden aparecer crisis epilépticas tónico clónicas.
Encontramos además, junto con el alcoholismo, la coexistencia del abuso de otras sustancias (14).
Esta comorbilidad determina la aparición de otros problemas psicopatológicos, entre los cuales pueden encontrarse las psicosis inducidas por sustancias como el alcohol, los rasgos de personalidad subyacente y otras consecuencias como los estados depresivos, estados de ansiedad, etc.
Entre los comportamientos adictivos, encontramos una significativa asociación entre uso de alcohol y de nicotina.
Evaluación del Alcoholismo (7,14,16)
El diagnóstico de los trastornos mentales, incluyendo la dependencia al alcohol o alcoholismo, se realiza en base a una historia clínica donde se investigan los patrones de comporta- miento, síntomas, historia de consumo, tratamientos previos, abstinencia obtenida, etc. La información obtenida debe permitir: identificar el consumo problemático de alcohol, estimar la motivación para iniciar el tratamiento y realizar un mejor manejo de los pacientes crónicos: La evaluación contempla, los siguientes propósitos: 1. Ayudar en el diagnóstico formal del problema ocasionado por ingesta de alcohol; 2. Determinar su gravedad; 3. Servir de guía para planear el tratamiento.
A través de la exploración clínica se identificarán los síntomas relacionados con el alcoholismo: pirosis retroesternal, ansiedad y/o depresión, trastornos en la memoria, temblor distal, etc.; así como los signos de alcoholismo: facies pletórica, desnutrición, anemia, subictericia o ictericia, ginecomastia, etc.
Como marcadores biológicos es frecuente encontrar niveles alterados de gama glutamil transpeptidasa (GGT) (65-80% de sensibilidad y 50-65 % de especificidad). La disminución de su nivel en los 5 días consecutivos, al inicio de la abstinencia en un individuo que presenta niveles altos de esta enzima, se considera indicador de alcoholismo. Además, encontramos otros marcadores como Volumen Corpuscular Medio (VCM), que traduce una anemia macrocítica frecuente en los alcohólicos y Transaminasas, siendo importante que la relación ASAT (Aspartato amino transferasa) o TGO (Transaminasa Glutamico Oxalacetico): ALAT (Alanino Transferasa) o TGP (Transaminasa Glutamico Pirùvica): ASAT/LAT, suele ser superior a 2, a diferencia del resto de hepatopatías.
Existen dos instrumentos de despistaje para detectar problemas por alcohol:
1. CAGE (Cut down, Annoyance, Guilt, Eye-Opener), constituido por 4 preguntas, que se pueden formular en la entrevista clínica, con una sensibilidad del 43- 94 % y una especificidad del 70%.
 |
| Puntuación : Las respuestas en CAGE se puntúan 0 ó 1, un puntaje de 1 sugiere un problema de alcohol y un puntaje mayor o igual a 2 , alcoholismo. |
2. Audit (Alcohol Use Disorder Identification Test) de la Organización Mundial de la Salud, se usa para la detección precoz de problemas ocasionados por el alcohol. La puntuación mínima es de 0 y la máxima de 40. Un puntaje de 8 ó más indica probabilidad de consumo peligroso o dañino de alcohol. Tiene una sensibilidad del 51% al 97% y una especificidad del 78 al 96%.
Tratamiento
El incremento en el número de programas exitosos para el tratamiento del alcoholismo que se han desarrollado en los últimos tiempos, da esperanza a los alcohólicos para su recupe-ración.
Uno de los mayores obstáculos en el tratamiento es conseguir el ingreso de un individuo con problemas de alcohol en un programa de tratamiento.
La poca adherencia al tratamiento en muchos pacientes alcohólicos nos hace suponer, por lo anteriormente mencionado, que las alteraciones a nivel cortical -en especial del córtex pre frontal- nos explicarían porqué la toma de decisiones no es la más adecuada en un inicio del tratamiento.
En el tratamiento de individuos dependientes se necesitara recurrir a un planteamiento estructurado. En los Estados Unidos encontramos una serie de propuestas (9), que incluyen desde terapia individual y grupal para proporcionar apoyo emocional y la corrección de los problemas psicológicos y sociales asociados con la dependencia, hasta centros residen-ciales de tratamiento libre de alcohol y grupos de auto ayuda como Alcohólicos Anónimos. Todos estos métodos reducen el consumo de alcohol entre los pacientes, aunque la tasa de recaída es muy alta. Aproximadamente 40 a 70% tienden a volver a beber después de un año de evolución.
Además de la integración en algunos de estos trata-mientos con intervenciones psicoterapéuticas, en nuestro país el Modelo de Internamiento Residencial Comunidad Terapéutica Ñaña integra el principio de comunidad terapéutica con una intervención psicoterapéutica de orientación conductual cognitiva.
También se puede mencionar una experiencia norteamericana como el Proyecto MATCH, según el cual la efectividad de la terapia conductual cognitiva junto a una terapia de facilitación de los 12 pasos, comparada con otra de motivación y refuerzo presenta similares resultados en lo que se refiere a reducir la cantidad y frecuencia de episodios de consumo de alcohol en pacientes que aceptan el tratamiento.
Muestra de un menú de Opciones terapéuticas (16)
Desintoxicación con hospitalización.
Desintoxicación Ambulatoria.
Asesoramiento sobre abuso de sustancias /
“Consulta de Alcohol”.
Programas de autoayuda.
Asesoramiento familiar.
Asesoramiento médico de apoyo (seguimiento en aten- ción primaria).
Fármacos: Disulfiram, naltrexona.
Rehabilitación intensiva (Hospitalización parcial, Re- habilitación en centros cerrados).
“Asesoramiento de diagnóstico dual” (Psicoterapia avanzada) .
Asistencia residencial a largo plazo (recursos interme-dios para alcohólicos).
Para el tratamiento a corto plazo, los fármacos prefe- ridos para la desintoxicación son las benzodiacepinas (16,17) por su excelente perfil de efectos secundarios. Se usan las benzodiacepinas de acción prolongada como el diazepan o clordiazepoxido, agentes de elección en desintoxicación no complicada. La benzodiacepina de acción corta lorazepan solo es recomendada en pacientes con hepatopatía importante, alteraciones cognitivas, trastornos médicos inestables o edad superior a los 65 años (16).
Las posologías son dependientes de los síntomas, que se establecen mediante escalas de abstinencia como el Clinical Institute Withdrawal Assessment (CIWA-Ar) pero necesitan monitoreo frecuente.
En lo concerniente a los tratamientos farmacológicos a largo plazo, incluyen el disulfiran, el cual hace el consumo displacentero; la naltrexona, la cual bloquea opioides y, tal vez, el refuerzo que media la dopamina; y el acamprosato, el cual restaura el glutamato y el GABA a la normalidad. Merece atención especial el uso de topiramato (15), un estabilizador del ánimo, con interesante efecto sobre la reducción de la apetencia, que puede ser usado en la desintoxicación y trata-miento del alcoholismo.
Bibliografía
- Rodríguez J, et al. Alcoholismo y adolescencia, tendencias actuales [Consultado 2010 Abril 04]. URL disponible en: http://http://bvs.sld.cu/revistas/ibi/vol22_1_03/ibi04103.htm
- Sherman S.Perspectivas de Salud En: Revista de la Organización Panamericana de la Salud. 2005;10(1):19-23. Consultado 2010, Abril 04) URL disponible en: http://www.paho.org/Spanish/DD/PIN/Numero21.pdf
- Organización Mundial de la Salud, Perfil del adulto mayor Perú-INTRA II, Desarrollando Respuestas Integradas de Sistemas de Cuidados de Salud para una población en rápido envejeci-miento, Lima-Perú, OMS/OPS; 2004.
- I Conferencia Iberoamericana “Alcohol y Sociedad en el Siglo XXI”.Consul- tado 2010, Abril 04) URL disponible en: www.unabotellaconmensaje.com/pdf/OBJETIVOS_ICISA.pdf
- Organización Mundial de la Salud. Informe sobre la Situación Mundial de la Seguridad Vial. Consultado 2010, Marzo 15) URL disponible en: http://new.paho.org/per/index2.php?option=com_content&do_pdf=1&id=583
- Comisión Nacional para el Desarrollo y Vida sin Drogas (De Vida). II Encuesta Nacional sobre Prevención y Consumo de Drogas 2002, mencionado en La Salud en las Américas. Edición de 2007. Consultado 2010, Marzo 15) URL disponible en: http://www.bvsde.paho.org/texcom/cd045364/peru2007.pdf
- Saavedra Castillo C.Alcoholismo. En: Compendio de Psiquiatría “Humberto Rotondo” 1ª Edición. Editores: A Perales, M Zambrano, A Mendoza y G Vásquez Caicedo, Lima, UNMSM, 2008:258-269.
- Comisión Nacional para el Desarrollo y Vida Sin Drogas (De VIDA). III Encuesta Nacional de Prevención y Consumo de Drogas. Lima. DeVIDA, 2006.
- Meyer J, Quenser L.Psychopharmacology: Drugs, the Brain and Behavior. Sinauer Associates, Inc. Publishers. Sunderland, Massachusetts, 2005.
- Aragón A, et al. Alcohol y metabolismo humano, GUAL; Monografia de Alcohol. Adicciones. Volumen 14, Suplemento 1, 202. Consultado 2010 Marzo 15.Disponible en: http://www.pnsd.msc.es/Categoria2/publica/pdf/alcohol.pdf
- Elizondo J. Síndrome de Déficit de Recompensa. Liber Addictus núm. 48, marzo, 2001. Consultado 2010 Marzo 15. Disponible en: http://www.infoadicciones.net/Pdf/0553-48.pdf)
- Corominas C, Roncero J, Bruguera M, Casas HDopamina y Adicciones. REV NEUROL 2007; 44 (1): 23-31. Consultado 2010 Marzo 15. Disponible en: http://www.neuroclassics.org/PUBLICACIONES/DA_ADIC.pdf
- Organización Panamericana de la Salud.Neurociencia del consumo y dependencia de sustancia psicoactiva, Washington, OPS/OMS 2005.
- Saavedra Castillo A. Manual de atención primaria para el manejo de los problemas relacionados al uso y abuso del alcohol. Lima. Instituto Nacional de Salud Mental Honorio Delgado-HIdeyo Noguchi, 1996.
- Del Río Reyes M, Carulla M, Tascón López Y, García Pino MS, Quintana S.Desintoxicación de alcohol y benzodiazepinas: utilidad del topiramato a altas dosis. Psiq Biol. 2005;12(5):191-197. Consultado 2010 Abril 07. Disponible en: http://www.biblioteca.cij.gob.mx/Archivos/Materiales_de_consulta/Benzodiazepinas/Articulos/Desintoxicacion_de_alcohol_y_benzodiacepinas.pdf
- Renner H, Bierer C.El paciente alcohólico. En: Stern T, Herman J, Slavin P. Psiquiatría en la Consulta de Atención Primaria: Guía Práctica Massachusetts, MacGraw Hill-Interamericana 2005:499-512.
- Kranzler L, Ciraulo V.Alcohol. En: L Kranzler & V Ciraulo. Clinical Manual of Addiction Psychopharmacology, American Psychiatric Publishing Inc., Wasington D.C. 2005:1-54.
1 Médico Psiquiatra; Magister en Farmacodependencia de la Universidad Peruana Cayetano Heredia; Ex Médico Asistente del
Centro de Rehabilitación de Ñaña; Coordinador de Subespeciialidad de Psiquiatría de la Adicción de la Universidad Nacional
Mayor de San Marcos (UNMSM). |
