|
PROBLEMAS DE LA SALUD EN LA MUJER PERUANA
Factores determinantes de la salud y condicionantes de la enfermedad en la mujer peruana
“Según como le atendamos a la mujer, habremos atendido a la humanidad misma porque la mujer es el principio y fin de la humanidad”
Percy Pacora Portella (1)
Introducción: La salud y sus determinantes
La salud es el estado de equilibrio del ser humano, en su dimensión biológica, sicológica, social y espiritual, con el medio ambiente. Los factores determinantes de la salud humana son de origen hereditario y ambiental. Estos factores dependen del individuo, de la familia, de la comunidad y de la sociedad (1) (Tabla 1).
La enfermedad y la dolencia son manifestaciones de la pérdida de la salud
Los factores estresantes que condicionan la pérdida de la salud pueden ser de origen hereditario o medio ambiental. Es decir que pueden encontrarse dentro (factores internos) o fuera del individuo (factores externos). Los factores internos comprenden la herencia del individuo y su historia personal, los que determinan la predisposición hereditaria o adquirida del individuo para enfermar. Los factores externos comprenden el estrés psico-social, todo tipo de violencia, los agentes tóxicos, contaminantes físicos, químicos y biológicos. Los factores estresantes de naturaleza bioquímica y biofísica también pueden ser patogénicos al producir cambios fisiológicos. Todos estos factores estresantes etiológicos y patogénicos actúan sobre el organismo humano, el cual mantiene el equilibrio de su medio interno (homeostasis) a fin de conservar la salud. Sin embargo, cuando estos factores estresores son de intensidad creciente y persisten en el tiempo pueden romper este equilibrio del organismo humano con su medio ambiente, lo cual altera la fisiología y obliga a desarrollar mecanismos fisiopatológicos para mantener la homeostasis (2-4) (Figura 1).
La alteración fisiopatológica produce cambios anatómicos. Por ejemplo, si no hay circulación vascular no hay desarrollo del tejido. Si no se ejercita el pensamiento y la memoria mediante la lectura, se tiene mayor riesgo de sufrir de demencia en la ancianidad. Cuando hay cambios funcionales (de la conducta) y anatómicos (alteración tisular) existe enfermedad. Por ejemplo, una persona violenta o alcohólica (alteración de la conducta) y otra persona con cáncer in situ de cuello uterino o de mama están enfermas. Cuando la enfermedad se hace consciente en la paciente, mediante síntomas, decimos que la paciente tiene una dolencia (2-4) (Figura 1).
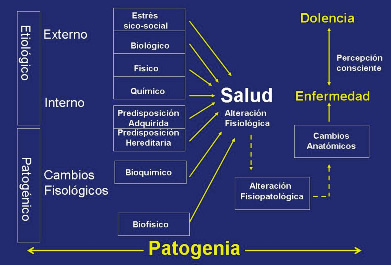 |
Figura 1. Enfermedad y dolencia.
|
El amor parental, la ayuda social y la menor exposición a los contaminantes físicos, químicos e infecciosos, representan el "medio ambiente". La herencia y el medio ambiente son los determinantes de la salud y de la enfermedad en el ser humano.
Herencia
Las enfermedades hereditarias con grave repercusión en la salud humana debido a que favorecen el nacimiento prematuro son: la violencia, las enfermedades del pensamiento y de la conducta, la desnutrición, la hipertensión arterial, la diabetes mellitus, las neoplasias, las alergias y la epilepsia (5). Todas ellas se originan durante el desarrollo del niño en el útero materno, ya que cuando se analiza el riesgo de nacimiento prematuro en mujeres nulíparas menores de 35 años con embarazos simples (un solo feto) en Lima, se encuentra que la historia familiar de hipertensión arterial, diabetes mellitus, alergias, neoplasias y epilepsia se asocian a mayor probabilidad de nacimientos prematuros de los niños con herencia materna de estas enfermedades (Tabla 2).
 |
Actualmente, la gente se une sin conocer la historia de las enfermedades que existen en las familias y tampoco conocen los patrones de conducta que lleva la otra persona. Esto crea mucha inestabilidad en la convivencia y tiene, como consecuencia, la violencia familiar, la separación y el divorcio. La mayoría de las parejas antes de convivir no conocen los hábitos de la otra persona. Los hábitos saludables o no saludables se desarrollan y se aprenden dentro de la familia. Los adultos somos el resultado de lo que hicieron o dejaron de hacer la familia en cada uno de nosotros. La educación y la actitud de obediencia y respeto a las leyes del creador en forma voluntaria es el mejor instrumento que cuenta la persona para vivir en forma saludable.
Según la encuesta del INEI 2007, el estado civil de las mujeres peruanas mayores de 12 años es el siguiente: 35.5% está soltera, el 28.7% está casada, el 24.7% es conviviente y el 5.3% esta separada o divorciada (6). Estas cifras nos indican que el 53.4% de las mujeres mayores de 12 años están unidas a un varón (casadas o convivientes). Según la encuesta demográfica de salud familiar (ENDES) 2011, el 66% de las mujeres alguna vez unida ha sido víctima de algún tipo de violencia por la pareja (7). Debido a que la violencia se adquiere en la familia y se manifiesta en la sociedad, las personas debieran conocer su propia historia familiar y la de la futura pareja antes de convivir con ella para estar advertidas del riesgo de ser víctima de violencia doméstica.
El conocer la historia familiar es la herramienta más importante que tiene el ser humano para tomar las medidas más convenientes a fin de evitar las enfermedades hereditarias. La historia familiar es importante conocerla para no repetirla.
¿Cómo se realiza la historia familiar?
Muchas enfermedades humanas son de origen hereditario y pueden evitarse si detectamos los cuatro factores que determinan la enfermedad: 1) los pensamientos negativos (ansiedad, angustia, depresión), 2) la violencia sicológica o verbal ("lo que se dice"), 3) la conducta no saludable trasgrediendo las leyes sociales ("lo que se hace") y 4) la alimentación no saludable ("lo que se come"). Además, se debe considerar la edad y la situación por la que atravesaban las personas que enfermaron o fallecieron en la familia.
Esta información debe averiguarse con: 1) la madre, 2) el padre, 3) las tías, 4) las hermanas mayores, 5) la suegra y las cuñadas.
Una forma sencilla de graficar la historia familiar consiste en identificar a las mujeres como círculos, a los hombres como rectángulos y a los niños, cuyo sexo se desconoce porque fueron abortados, como triángulos, tal como aparece en la figura 2.
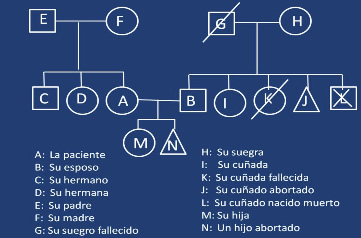 |
Figura 2. Modelo de Hedograma en una mujer.
|
Es importante averiguar con la familia la existencia de los siguientes sucesos:
1) Peso al nacer de usted y sus hermanos incluyendo los que nacieron muertos o prematuros y no sobrevivieron (por ejemplo, los niños abortados).
2) Partos pretérminos (nacimiento antes de los 8 meses).
3) Abortos espontáneos (pérdidas antes de los 5 meses).
4) Si han habido partos por cesárea y cuál fue la causa de la cesárea.
5) Si han habido niños que nacieron muertos (natimuertos) y cuál fue la causa.
6) Si han habido niños que murieron poco tiempo después de nacer y cuál fue la causa.
7) Si han habido niños que murieron a edad menor de diez años y cuál fue la causa.
8) Niños con defectos congénitos (ej. deformaciones, labio leporino, cardiopatía, retardo mental, enfermedad siquiátrica, espina bífida, anencefalia, síndrome de Down, hemofilia, distrofia muscular, etc.).
9) Familiares con enfermedad vascular: diabetes mellitus, hipertensión arterial, infarto cardiaco, apoplejía, hiperlipemia , trombosis arterial y/venosa,várices.
10) Familiares con trastorno de la conducta (adicciones al alcohol, drogas), con trastorno del ánimo (suicidas, homicidas), enfermedades mentales (esquizofrénicos, epilépticos).
11) Familiares con neoplasias o cáncer.
La historia familiar es la principal herramienta que tiene el ser humano para evitar la enfermedad hereditaria corrigiendo los errores que han cometido nuestros ancestros.
La enfermedad es el resultado de lo que: 1) pensamos, 2) hacemos, 3) decimos, 4) comemos y 5) heredamos. Por lo tanto, estas cinco preguntas se debe realizar a toda persona cuyo estado de salud atendemos.
La historia familiar como instrumento
para promover la salud
Muchas de las actitudes negativas hacia la vida son producto de las palabras violentas y los patrones de conductas aprendidos en el hogar. Si una mujer y un hombre se conocieran mejor desde el punto de vista del desarrollo conductual, lograrían una relación de pareja más saludable. Esto se logra no solamente viviendo con la persona, sino conociendo a su familia. Si un varón desea saber como lucirá su futura esposa después de la menopausia, él debiera observar a su futura suegra. Viceversa, si una mujer desea saber como lucirá su futuro esposo en la madurez, ella debiera observar a su futuro suegro. Si los suegros no han vivido lo suficiente para conocerlos, se debe averiguar la edad de fallecimiento y la causa. Una persona que vive hasta la ancianidad saludablemente es una persona sabia porque, con buen juicio, ha cuidado su cuerpo de la exposición cotidiana con el medio ambiente y ha gozado de los cuidados de la familia y de la obediencia y respeto de los hijos.
Es importante saber la causa y las circunstancias que rodean la muerte de una persona antes de los 50 años porque, con frecuencia, la causa de muerte es de origen hereditario. Y tal como ya se mencionó, en estas personas debemos establecer: 1) los contenidos de sus pensamientos, 2) el contenido de sus palabras, 3) la calidad de los alimentos que comía y 4) la calidad de su conducta (saludable o no saludable). La finalidad es corregir los contenidos de los pensamientos, de la palabra hablada, de la alimentación y la conducta de la descendencia para vivir saludablemente largos años y con bienestar (Figura 3).
Actualmente, la gente se une sin conocer la historia de las enfermedades que existen en la familia y sin conocer tampoco los patrones de conducta que tiene la otra persona. Esto crea inestabilidad en la convivencia o matrimonio y trae, como consecuencia, la violencia familiar, la separación y el divorcio. El conocer la historia familiar es la herramienta más importante que tiene el ser humano para tomar las medidas correctivas a fin de evitar enfermedades hereditarias tal como la violencia doméstica o intra-familiar.
 |
Pensamiento, conducta violenta, nutrición y anormalidades morfológicas están unidos. La figura 3 muestra el caso de un niño que nace con defecto de la pared abdominal (gastrosquisis) cuya madre es adolescente y nació prematura. La abuela materna del niño es de carácter violento, tuvo dos cesáreas y sufre de hipertensión arterial. Dos hermanos de la abuela nacieron abortados, un hermano nació con daño cardíaco congénito (Tetralogía de Fallot), un hermano sufre de psicosis y una hermana se suicidó a los 16 años. Un tío de la abuela también se suicidó a los 45 años y su padre falleció de infarto cardiaco y tuvo cáncer de lengua. Esta historia familiar nos muestra que las alteraciones del pensamiento (depresión, sicosis) y de la conducta (violencia, desnutrición) se asocia a alteraciones vasculares (abortos, hipertensión arterial, infarto cardíaco, cesárea por asfixia), infecciosas (meningitis,tuberculosis) y a defectos anatómicos congénitos (abortos, tetralogía de Fallot, gastrosquisis) o adquiridos (nacimiento prematuro,cáncer de lengua) en los miembros de la familia.
|
El amor hacia la pareja consiste en la decisión voluntaria y consciente de vivir plenamente al lado de otra persona, con respeto, cariño y cuidado mutuo porque, de esa manera uno llega a sentirse realizado y logra constituir una familia saludable capaz de alimentar, cuidar, proteger y educar a niños y niñas que llegarán a ser hombres y mujeres saludables que promoverán el desarrollo social.
Medio ambiente
Los factores ambientales que intervienen en la patogenia de las enfermedades son de ocho tipos de naturaleza: 1) nutricional, 2) tóxica, 3) infecciosa, 4) social, 5) psicológica, 6) vascular, 7) anatómica y 8) metabólica (1).
1. Factor nutricional
El 75% de los infantes mayores de un año presentan deficiencia de hierro. Se ha encontrado que mujeres escolares peruanas tienen deficiente ingesta de hierro, zinc, calcio y vitaminas; y excesiva ingesta de grasas y azúcares simples; además, presentan pérdidas sanguíneas aumentadas durante la menstruación. Como consecuencia, la mitad de las mujeres en edad reproductiva son deficientes en micronutrientes, particularmente de hierro, el 40% presentan sobrepeso (8) y el 30% de las gestantes peruanas en zona rural presentan anemia. La anemia en gestantes se asocia a otras deficiencias de micro nutrientes como el hierro, ácido fólico, tiamina, vitamina A, zinc y calcio debido a su deficiente ingesta en el embarazo (9). Estos hechos señalan que la anemia nutricional en la mujer constituye realmente un problema de salud pública en el Perú.
Existe una relación directa entre grado de pobreza y desnutrición. Así, los departamentos con mayor grado de desnutrición son los departamentos más pobres económicamente: Huancavelica, Apurimac, Cajamarca y Amazonas. Y debido a la transculturización y a la modernidad, la mujer peruana ingiere más grasa saturada, azúcares simples y gasta menos energía ocasionando que más de la mitad de las mujeres en edad reproductiva presenten sobrepeso y obesidad.
2. Factor contaminante ambiental y tóxico
Los pululantes ambientales, el humo del cigarrillo, el abuso del alcohol, las drogas ilícitas y los disruptores endocrinos constituyen los tóxicos más importantes que atentan contra la salud del ser humano.
Los pululantes atmosféricos más dañinos son la materia particulada, el ozono troposférico, el monóxido de carbono (CO), el óxido de azufre (So2), el óxido de nitrógeno (NO2) y el plomo.
La materia particulada consiste en una mezcla heterogénea de muy pequeñas partículas (£10 micrometros) y gotitas de líquido suspendido en el aire que atraviesan la garganta y la nariz ingresando a los pulmones pudiendo dañar la función cardíaca. Las partículas respirables gruesas (de 2.5 a 10 micrómetros) se encuentran cerca a las carreteras, de las industrias; y las partículas finas (< 2.5 micrómetros) -tales como las que se encuentran en el humo y la neblina - se pueden formar cuando los gases emitidos por las centrales eléctricas, las industrias y los automóviles reaccionan en el aire.
El ozono (O3) es un gas compuesto de tres átomos de oxígeno. En presencia de la luz solar, se crea a nivel del suelo una reacción química entre los óxidos de nitrógeno y compuestos orgánicos volátiles derivados de fuentes como la quema de combustible. El O3 troposférico es el compuesto más destacado de los oxidantes foto-químicos que forma el smog y que puede tener efectos dañinos cuando se forma en la capa más baja atmosférica (10).
La polución se ha asociado a prematuridad, bajo peso al nacer, enfermedad perinatal, mortalidad infantil, enfermedades respiratorias crónica, alergias, cáncer, anemias, enfermedad cardiovascular, aumento del estrés oxidativo, enfermedad mental y deficiencia de vitamina D (11).
El CO disminuye la liberación de oxígeno a los órganos corporales, y los pacientes cardíacos experimentarían los más serios efectos. Además, puede causar problemas de visión, habilidad disminuida en el trabajo o dificultades en el desarrollo de tareas complejas. A concentraciones muy altas, el CO es venenoso y puede causar la muerte. Además, CO contribuye a la formación de smog y los consecuentes problemas respiratorios.
El SO2 puede causar dificultad para respirar a los pacientes asmáticos. Las exposiciones prolongadas a concentraciones altas de gas de SO2 y de partículas pueden ser carcinógenas, pueden causar enfermedades respiratorias, pueden agravar enfermedades cardiovasculares; y pueden causar quemadura del ojo y cefalea. El SO2 y NO2 reaccionan con otras sustancias en el aire para formar ácidos, los cuales caen a la tierra como lluvia, neblina, nieve o partículas secas.
El NO2 puede causar irritación pulmonar, infección viral, resistencia de las vías respiratoria y opresión al pecho.
El plomo se distribuye en todo el cuerpo, en la sangre y se acumula en los huesos. Los efectos más comunes de la exposición al plomo en los niños pequeños son neurológicos que se manifiestan como problemas de conductas, déficits del aprendizaje y bajos cocientes de inteligencia.
Los hábitos no saludables en las adolescentes están relacionadas sobre todo con la ausencia de autoridad paterna y falta de comunicación con los hijos, lo cual favorece que muchas adolescentes inician conductas de riesgo que ponen en peligro la salud y bienestar debido a la presión de sus pares. Por ejemplo, el inicio temprano de la actividad sexual y las prácticas sexuales sin protección se acompañan de consumo de sustancias ilegales. Las adolescentes sexualmente activas tienen 6 veces mayor riesgo de haber intentado suicidarse, 6 veces de consumir alcohol, 4 veces de consumir sustancias ilegales distintas a la marihuana y 10 veces de ser pasajeras de un vehículo motorizado conducido por un conductor drogado comparado con las adolescentes que no han tenido actividad sexual (12).
El humo del cigarro altera la reserva ovárica, acorta el período reproductivo y conduce a la menopausia temprana, a la osteoporosis, disminuye la tasa de éxito en la reproducción asistida y se asocia a abortos espontáneos. El crecimiento de la cabeza y el abdomen fetal disminuye con la aspiración del humo del cigarrillo, el cual produce una restricción de crecimiento fetal simétrico que puede observarse a partir de la semana 28 de gestación (13). La exposición prenatal a la cocaína, el alcohol, cigarrillos y el uso de combustible de biomasa para cocinar también se ha asociado a menor peso y talla al nacer (1,33).
Un disruptor endocrino es cualquier sustancia química, contaminante medioambiental que, una vez incorporada al organismo, puede alterar la homeostasis endocrina y tener consecuencias para la salud en el individuo expuesto o en su descendencia.
Los disruptores endocrinos estrogénicos se encuentran en la dieta en forma de estrógenos naturales como fito- y mico-estrógenos y también como contaminantes ambientales. Investigaciones de los años 1960 demostraron la estrogenicidad de un gran número de compuestos empleados en las prácticas agrícolas como pesticidas organoclorados (DDT), metoxicloro y mezclas de organo-halogenados bifenilos policlorados con actividad insecticida. Posteriormente otros contaminantes ambientales se han añadido y se cuenta, en la actualidad con antioxidantes, plastificantes, dioxinas-organoestánicos, alquilfenoles, monómeros del plástico, ftalatos, bisfenoles, parabenos y resinas epoxi usadas en los selladores dentales (14).
3. Factor infeccioso
Los agentes biológicos, tales como virus, bacterias, parásitos constituyen causa de enfermedad. El 80% de las mujeres con actividad sexual presentan el virus del papiloma humano (PVH), el cual se asocia a la neoplasia intraepitelial del cuello uterino (15).
A fin que la atención de la salud de la mujer sea realmente eficaz, se debe incorporar a la pareja para que participe responsablemente en el cuidado de la salud de la mujer manteniendo la fidelidad y el buen trato; ya que hasta el 14% de los hombres tienen sexo con hombres y constituyen un grupo en riesgo de adquirir el virus del la inmunodeficiencia humana (VIH); y hasta el 2% de las mujeres en ejercicio de la prostitución presenta la infección por VIH en el Perú (16).
La infección bacteriana en la mujer más frecuente es la infección de las vías urinarias debido a Escherichia coli. Por lo menos 10% de las mujeres en edad reproductiva presentan bacteriuria asintomática en el Perú (17).
La tuberculosis, la hepatitis viral, la malaria, bartonellosis, la leishmaniasis, la enfermedad de Chagas, la fasciolasis, la hidatidosis, la cisticercosis siguen siendo enfermedades infecciosas frecuentes en nuestro país.
4. Factor social
La privación social se manifiesta por la pobreza, falta de educación y hogares donde existe violencia doméstica o ausencia de figura paterna (1,18). La violencia física y sexual afecta al 38.9% de las mujeres alguna vez unida en el Perú, siendo reportada con mayor frecuencia entre la edad de 40 a 49 años, en la mujer separada, divorciada o viuda, en el área urbana, en regiones de la selva y la sierra del Perú (7).
Estas mujeres tienen diez veces mayor posibilidad de padecer trastorno del ánimo y tener dos veces más riesgo de enfermedad somática, tales como desarrollo de infecciones de transmisión sexual (19), enfermedad cardiovascular (20), diabetes mellitus tipo 2 (21), obesidad (22), migraña (23), osteoartritis (24), leiomioma uterino (25) y cáncer (26).
Es más frecuente que la mujer sea asesinada por la pareja o enferme en forma crónica- y hasta fallezca o se suicide- debido a la actitud violenta e irresponsable de la pareja. Ejemplos de tales situaciones son las infecciones de transmisión sexual por infidelidad de la pareja (19) y las interrupciones del embarazo sin causa médica que lo justifique (abortos inducidos) debido a embarazos no planeados (27,28), los cuales constituyen la principal causa de enfermedad y muerte en la mujer peruana.
5. Factor psicológico
El 65.6% de las mujeres peruanas ha declarado que ha sido víctima de violencia sicológica alguna vez en su vida por parte de la pareja. Además, el 38.9% de las mujeres han sido víctima de violencia física y sexual por parte de su pareja y esta situación era independiente del grado de instrucción o área geográfica (7).
Las mujeres provenientes de ambientes con privación social enfrentan a estresores crónicos que se tornan no manejables durante el embarazo, ya que el embarazo en si acarrea demandas especificas que alteran el estado de equilibrio en la unidad materno-fetal y esta situación se agrava si la mujer ha tenido poca ayuda de los padres o si ella ha sido abusada sexualmente desde la infancia. Así, las molestias más frecuentes en el embarazo son los trastornos del ánimo y el suicidio es la primera causa de muerte materna indirecta en mujeres gestantes con privación social en el Perú.
Debido a estos hechos, a toda mujer se le debe interrogar directamente sobre su estado de ánimo, acerca de si ella se siente segura y protegida en casa, el vecindario o en el centro de trabajo, acerca de si ella es víctima de acoso o abuso sicológico, físico y sexual por parte de la pareja o persona conocida. Se debe indagar, además, si estos trastornos del ánimo repercuten en su actividad diaria como es el dormir, alimentarse, el acto sexual, el desarrollo de su trabajo y si existe exacerbación de sus molestias físicas crónicas, tales como dolor pélvico, migraña o dolores osteomusculares.
6. Factor vascular
La enfermedad vascular consiste en la alteración del vaso sanguíneo (arteria o vena) debido a: 1) rotura de la pared del vaso, con cuadro clínico de sangrado, 2) dilatación de la pared del vaso (aneurisma de pared arterial o várice de pared venosa), 3) lesión del endotelio vascular (ej. arterioesclerosis), cuyo cuadro clínico es la hipertensión arterial y la isquemia, 4) hipercoagulabilidad sanguínea, cuyo cuadro clínico es la trombosis y 5) defecto en la angiogénesis, cuyo cuadro clínico es la agenesia. El sangrado por vía vaginal de cualquier origen representa rotura de la pared vascular y, por lo tanto, representa una enfermedad vascular.
En el Perú, el 24% de las mujeres mayores de 18 años presenta hipertensión arterial y ésta aumenta con la edad a partir de los 30 años (29). Y, actualmente, se acepta que las complicaciones obstétricas frecuentes, tales como el aborto espontáneo, el parto prematuro, la hipertensión en el embarazo, la preeclampsia y el bajo peso al nacer son precursores de enfermedad cardiovascular en la edad no reproductiva de la mujer (30).
7. Factor metabólico
Concentraciones sanguíneas elevadas de lípidos (triglicéridos, colesterol LDL), glucosa, la obesidad abdominal y marcadores proinflamatorios definen al síndrome metabólico o prediabetes. Las personas con síndrome metabólico o prediabetes tienen una probabilidad dos veces mayor de sufrir un infarto cardíaco o un accidente cerebro vascular y dos veces más de morir por enfermedad vascular cardíaca o cerebral (31).
En el Perú, empleando los criterios de circunferencia abdominal mayor o igual de 102 cm en varones y mayor o igual de 88 cm en mujeres, triglicéridos mayor o igual a 150 mg/dL, colesterol-HDL menor de 40 mg/dl en varones y menor de 50 mg/dl en mujeres, presión arterial mayor de 130/80 mm Hg y glicemia mayor de 109 mg/dL, Pajuelo y Sánchez encontraron una prevalencia de 16.8% de síndrome metabólico, siendo más frecuente en la costa (21.5%) que en la sierra urbana (15.7%) y la selva (15.3%). El síndrome metabólico es más frecuente en mujeres (26.2%) que en varones (7.2%) (32).
8. Factor anatómico
A menor tamaño del individuo, los órganos son proporcionales a su talla y de menor tamaño. Las mujeres con talla menor de 160 cm tienen 1.3 veces mayor probabilidad de tener recién nacidos pequeños para la edad de gestación y ausencia de atención prenatal. Los fetos y recién nacidos pequeños para la edad gestacional presentan 2.1 veces más probabilidades de anomalías congénitas anatómicas (1).
Las alteraciones cromosómicas, tanto en número como en forma se consideran también como defectos anatómicos porque los cromosomas contienen los genes que son las unidades morfológicas de la herencia. Actualmente se reconoce que estos defectos anatómicos se asocian a defectos nutricionales y vasculares. Esto explica la asociación clínica y epidemiológica de bajo peso al nacer y/o desnutrición fetal con el desarrollo del síndrome metabólico en la vida extrauterina y enfermedades cardiovasculares en la vida adulta.
La salud de la mujer está ligada a la salud del niño
La información clínica y demográfica de la mujer gestante y de su niño registrada en el año 2005 en el Sistema Informático Materno-Perinatal de 29 hospitales del Ministerio de Salud situados en la costa, sierra y selva del Perú, nos ha permitido identificar los ocho factores patogénicos de la enfermedad y la dolencia. Estos ocho factores fueron identificados de la siguiente forma:
1) Anatómico: talla materna menor de 156 cm y/o defecto anatómico del feto o recién nacido.
2) Nutrición: Desnutrición materna (Índice de masa corporal menor de 20 kg/mt2) y hemoglobina < 11 gr/dL o hematocrito < 33%.
3) Vascular: hemorragia por vía vaginal, hipertensión arterial, infarto y/o hemorragia placentaria.
4) Infeccioso: infección urinaria materna y/o sepsis neonatal.
5) Privación psicológica: madre soltera, madre adolescente (< 20 años) y/o multíipara (uno o más hijos).
6) Privación social: ausencia de control prenatal y ausencia de educación secundaria
7) Desorden metabólico: obesidad materna, prediabetes- diabetes y/o edad materna mayor de 30 años.
8) Tóxico: hábito de fumar, uso de drogas ilícitas, alcohol.
Se consideró morbilidad materna a cualquier complicación durante el embarazo, morbilidad fetal, al feto con trastorno del crecimiento fetal (feto pequeño o grande para el tiempo de gestación). La morbilidad neonatal se consideró a cualquier patología del recién nacido. Se consideró muerte materna a la muerte de la madre durante el embarazo y los primeros 42 días después del parto; muerte fetal, a todas las muertes antes de nacer (incluyendo los abortos) y muerte neonatal, a la muerte del nacido vivo que fallece durante los primeros siete días de nacido.
De un total de 97,709 embarazos simples (un solo feto) con información completa analizable, se encontró 48,647 (49.9%) casos de morbilidad materna, 66 (0.07%) casos de muerte materna, 7,667 (8.0%) casos de morbilidad neonatal, 1,099 (1.12%) muertes fetales y 832 (0.85%) muertes neonatales.
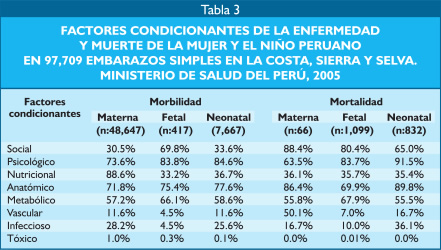 |
Los ocho factores patogénicos de la enfermedad y la muerte de la mujer y el niño en el Perú durante el año 2005 se muestran en la tabla 3. Se puede observar que los factores que con más frecuencia afectan la salud de la mujer son de naturaleza nutricional, psicológica, anatómica y metabólica. En cambio, los factores que con mayor frecuencia condicionan la muerte de la mujer son de naturaleza social, anatómica, sicológica, metabólica y vascular. El otro hecho saltante es que, pese a que hay un mayor número de madres enfermas durante el embarazo (n:48,647), el número de niños enfermos o muertos es menor (n:10,015). Esto significa que en 80% de las veces, la madre llega a proteger a su hijo dentro del útero de las enfermedades.
Otra información importante es que los ocho factores estresores condicionantes de la enfermedad actúan en forma simultánea desarrollando la patogenia de la enfermedad o la muerte del ser humano, tal como se muestra en la figura 4.
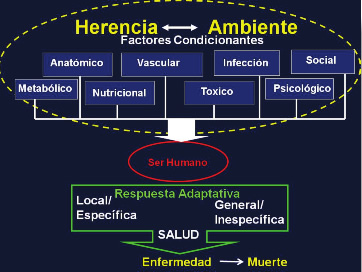 |
Figura 4. Patogenia de la enfermedad y la muerte del ser humano. La herencia y el medio ambiente del individuo determinan la presencia de los factores estresores condicionantes de la enfermedad , los cuales son de ocho tipos de naturaleza: 1) Anatómico o morfológico , 2) Tóxico o Contaminante, 3) Vascular (isquemia, trombosis, hemorragia),4) Nutricional (desnutrición de macro o micronutrientes) 5) Metabólico (obesidad, hiperglicemia, hiperlipidemia), 6) Infeccioso (viral, bacteriano, micótico,parasitario), 7) Psicológico (violencia sicológica, abandono, depresión emocional) y 8 ) Sociales (escasa educación, violencia física, estrés laboral ,indolencia, ignorancia, deficiencia de atención medica). Estos factores estresores condicionantes en forma aislada o simultánea influyen sobre el ser humano, el cual debido a predisposición hereditaria responde al estrés con una respuesta adaptativa en dos formas : 1) Local con disminución de la perfusión de órganos vitales (riñón, corazón, cerebro) y 2) Generalizada con el desarrollo del síndrome metabólico, citoquinas proinflamatorias y la oxidación celular que da lugar a la ateroesclerosis. Cuando esta respuesta adaptativa fisiológica es superada por los factores estresores se produce la enfermedad. Si la enfermedad no es atendida oportunamente en forma integral, la enfermedad puede conducir a una vida discapacitada o a la muerte.
|
La baja frecuencia del factor tóxico en la población estudiada se ha debido al subregistro de esta información; ya que, durante el interrogatorio a la madre, sólo se le indagó sobre el acto de fumar y el uso de drogas ilícitas por parte de ella y no de la pareja. Mucha de la información obtenida en este rubro es sesgada porque depende de la confianza de la mujer gestante hacia el profesional que le atiende a fin de confesarle el hábito que practica. Se necesita efectuar estudios cualitativos a profundidad para obtener la información certera. Tampoco se consideraron los pululantes ambientales y el uso de combustible de biomasa para cocinar en las casas, ni el alcoholismo de la pareja o el fumar pasivamente como factor tóxico (33).
En resumen, los determinantes de la salud están dados por la herencia y el medio ambiente. El diagnóstico médico consiste en comprender lo que ocurre en el área física, psicológica, social y espiritual del ser humano. Se recomienda, además, considerar los ocho factores condicionantes de la enfermedad y la dolencia humana (psicológica, social, nutricional, vascular, metabólica, infecciosa, tóxica y anatómica) durante la entrevista de la mujer a fin de atenderle integralmente cuando acude hacia nosotros en búsqueda de ayuda.
Referencias Bibliográficas
- Pacora P, Oliveros M, Kendall R, Ticona M, Huanco D. Factores Determinantes de la Salud, la Enfermedad y la Muerte en el Niño Peruano. Capítulo 2: Atención Primaria de la Mujer, la Niñez y la Adolescencia en el Perú: Principios y Estrategias (Pacora P, Oliveros M, Kendall R, Calle M, Guibovich A, Cano B, Cueva V, editores). Lima, Perú 2009. Disponible en: http://www.perusaludable.org/CAPITULO%202.pdf
- León-Barúa R. Una visión multifactorial de la medicina. Trabajo de incorporación a la Academia Nacional de Medicina. Sesión del 27 de octubre de 1988. Anales, Academia Nacional de Medicina (Lima, Perú), 1996-1997;85-90.
- León-Barúa R. La esencia real del diagnóstico. Diagnóstico (Lima), 1999; 38(3):141-143.
- León-Barúa R, Beredson-Seminario R. Grandes Síndromes Gastrointestinales (1):Generalidades . Rev Gastroenterol Perú;
2007;27: 283-286. Disponible en:
http://www.scielo.org.pe/pdf/rgp/v27n3/a09v27n3.pdf
- Pacora P, Romero R. El parto y nacimiento prematuro. En Ginecología, Obstetricia y Reproducción (Pacheco J, editor). Segunda edición. REP SAC , Lima, Perú, 2007:1244-1267.
- INEI. Censos Nacionales 2007: XI de Población y VI de Vivienda. Perfil Socio demográfico del Perú. Disponible en: http://www.inei.gob.pe/Anexos/libro.pdf
- INEI. Encuesta Demográfica y de Salud Familiar ENDES 2011. Disponible en: http://proyectos.inei.gob.pe/endes/2011/
- Zavaleta N. Nutrición en Adolescentes. Disponible en: http://www.codajic.org/sites/www.codajic.org/files/12.Nutricion%20adolescentes%20Dra.%20Nelly%20Zavaleta.pdf
- Sacco LM, Caufield LE, Zavaleta N, Retamozo L. Dietary pattern and usual nutrient intakes of Peruvian women during pregnancy. European Journal of Clinical Nutrition 2003;57: 1492-1497.
- Poursafa P, Kelishadi R. What health professionals should know about the health effects of air pollution and climate change on children and pregnant mothers. Iran J Nurs Midwifery Res. 2011;16(3):257-264. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3249808/?tool=pubmed
- Pearce MS, Glinianaia SV, Ghosh R, Rankin J, Rushton S, Charlton M, Parker L, Pless-Mulloli T. Particulate matter exposure during pregnancy is associated with birth weight, but not gestational age, 1962-1992: a cohort study. Environ Health. 2012 ;11(1):13. Disponible en: http://www.ehjournal.net/content/pdf/1476-069X-11-13.pdf
- Orr DP, Beiter M, Ingersoll G. Premature sexual activity as an indicator of psychosocial risk. Pediatrics 1991;87:141-147.
- Hwang SH, Hwang JH, Moon JS, Lee DH. Environmental tobacco smoke and children's health. Korean J Pediatr.
2012; ;55(2):35-41.Disponible en:
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3286760/?tool=pubmed
- Guzmán C, Zambrano E. Compuestos disruptores endocrinos y su participación en la programación del eje reproductivo. Rev.Invest. Clín. [online]. 2007; 59;1: 73-81. Disponible en:
http://scielo.unam.mx/scielo.php?script=sci_arttext&pid=S0034-83762007000100009&lng=es&nrm=iso
- Workowski KA, Berman S, Centers for Disease Control and Prevention (CDC).Sexually transmitted diseases treatment guidelines, 2010.MMWR Recomm Rep. 2010:17;59(RR-12):1-110. Disponible en:
http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5912a1.htm
- García P, Blas M. Las infecciones de transmisión sexual y el VIH. La epidemia desde una visión global y local. Rev Peru Med Exp Salud Pública. 2007;24(3):199-203. Disponible en: http://sisbib.unmsm.edu.pe/bvrevistas/medicina_experimental/v24_n3/pdf/a01v24n3.pdf
- Pacora P. Infección de la Vía Urinaria. En Ginecología, Obstetricia y Reproducción. (Ed. José Pacheco), REP SAC, Lima-Peru, 2007:1134-1154.
- Pacora P, Kendall R. Violencia contra la mujer en el Perú. Diagnostico 2006;45(4): 173-176.
Disponible en: http://www.fihu-diagnostico.org.pe/revista/numeros/2006/oct-dic/173-176.html
- Hillis SD, Anda RF, Felitti VJ, Nordenberg D, Marchbanks PA. Adverse childhood experiences and sexually transmitted diseases in men and women: a retrospective study. Pediatrics. 2000;106(1):E11. Disponible en:
http://pediatrics.aappublications.org/content/106/1/e11.long
- Fuller-Thomson E, Brennenstuhl S, Frank J. The association between childhood physical abuse and heart disease in adulthood: findings from a representative community sample. Child Abuse Negl. 2010;34(9):689-698.
- Rich-Edwards JW, Spiegelman D, Lividoti Hibert EN, Jun HJ, Todd TJ, Kawachi I, Wright RJ. Abuse in childhood and adolescence as a predictor of type 2 diabetes in adult women.Am J Prev Med. 2010;39(6):529-536. Disponible en:
http://www.perusaludable.org/Revista/articulo21.html
- Gail H. Abuso sexual infantil: Consecuencias e Implicaciones. J Pediatr Health Care. 2010;24(6):358-364.
Disponible en:
http://www.perusaludable.org/Revista/articulo37.html
- Fuller-Thomson E, Baker TM, Brennenstuhl S. Investigating the association between childhood physical abuse and migraine. Headache. 2010;50(5):749-60.
- Fuller-Thomson E, Stefanyk M, Brennenstuhl S. The robust association between childhood physical abuse and osteoarthritis in adulthood: findings from a representative community sample. Arthritis Rheum. 2009;61(11):1554-1562. Disponible en: http://dx.doi.org/10.1002/art.24871
- Boynton-Jarrett R, Rich-Edwards JW, Junio HJ, Hibert ES, RJ Wright. Abuse in childhood and risk of uterine leiomyoma: the role of emotional support in biologic resilience-Epidemiology. 2011; 22(1):6-14.
- Fuller-Thomson E, Brennenstuhl S. Making a link between childhood physical abuse and cancer: results from a regional representative survey. Cancer. 2009;115(14):3341-50.
Disponible en: http://dx.doi.org/10.1002/cncr.24372
- Cripe SM, Sanchez SE, Perales MT, Lam N, Garcia P, Williams MA. Association of intimate partner physical and sexual violence with unintended pregnancy among pregnant women in Peru. Int J Gynaecol Obstet. 2008;100(2):104-108. Epub 2007 Oct 25.
- Dietz PM, Spitz AM, Anda RF, Williamson DF, McMahon PM, Santelli JS, Nordenberg DF, Felitti VJ, Kendrick JS. Unintended pregnancy among adult women exposed to abuse or household dysfunction during their childhood. JAMA. 1999;282(14):1359-1364. Disponible en: http://jama.ama-assn.org/content/282/14/1359.long
- Segura L, Augusti R, Mori E. La hipertensión arterial en el Peru según el estudio TORNASOL II. Rev Per Cardiol 2011;37:19- 36.
- Pacora P. Las complicaciones obstétricas son manifestaciones de la enfermedad vascular del embarazo : Descubriendo el nuevo rol del obstetra como cardiólogo. Revista Perú Saludable 2010, artículo 4. Disponible en: http://www.perusaludable.org/Revista/articulo4.html
- Mottillo S, Filion KB, Genest J, Joseph L, Pilote L, Poirier P, Rinfret S, Schiffrin EL, Eisenberg MJ. The metabolic syndrome and cardiovascular risk a systematic review and meta-analysis. J Am Coll Cardiol. 2010;56(14):1113-1132.
- Pajuelo J, Sánchez J. El síndrome metabólico en adultos, en el Perú. AN Fac Med 2007;68;1:38-46.
- Yucra S, Tapia V, Steenland K, Naeher LP, Gonzales GF. Association between biofuel exposure and adverse birth outcomes at high altitudes in Peru: A matched case-control study. International Journal of Occupational and Environmental Health. 2011; 17: 307-13.
1
Profesor Asociado de Ginecología y Obstetricia de la Universidad Nacional Mayor de San Marcos (UNMSM). Departamento de Ginecología y Obstetricia del Hospital Nacional Docente Madre-Niño “San Bartolomé”. Instituto Oncológico. Peruano. Director del Centro de Promoción de la Salud “Perú Saludable”.
|
